Na podlagi 6. člena Zakona o zdravstvenem varstvu in zdravstvenem zavarovanju (Uradni list RS, št. 72/06 – uradno prečiščeno besedilo, 114/06 – ZUTPG, 91/07, 76/08, 62/10 – ZUPJS, 87/11, 40/12 – ZUJF, 21/13 – ZUTD-A, 91/13, 99/13 – ZUPJS-C, 99/13 – ZSVarPre-C, 111/13 – ZMEPIZ-1, 95/14 – ZUJF-C, 47/15 – ZZSDT, 61/17 – ZUPŠ, 64/17 – ZZDej-K, 36/19, 189/20 – ZFRO, 51/21, 159/21, 196/21 – ZDOsk, 15/22, 43/22, 100/22 – ZNUZSZS, 141/22 – ZNUNBZ, 40/23 – ZČmIS-1, 78/23 in 32/25 – ZZDej-N) ter 109. člena in drugega odstavka 169.a člena Poslovnika državnega zbora (Uradni list RS, št. 92/07 – uradno prečiščeno besedilo, 105/10, 80/13, 38/17, 46/20, 105/21 – odl. US, 111/21, 58/23 in 35/24) je Državni zbor na seji 11. februarja 2026 sprejel
o nacionalnem planu zdravstvenega varstva v Sloveniji 2026–2035 »Z odgovornostjo in sodelovanjem do boljših izidov zdravljenja« (ReNPZV26–35)
Resolucija je temeljni strateški dokument Republike Slovenije, ki določa usmeritve razvoja zdravstvenega sistema v obdobju naslednjih desetih let. Namen resolucije je predstaviti dolgoročno vizijo trajnostnega, dostopnega in kakovostnega zdravstvenega varstva za vse prebivalce ne glede na njihov socialni položaj, starost, kraj bivanja ali druge socialne ali demografske značilnosti. Dokument opredeljuje glavne cilje, ki so krepitev odpornosti, trajnosti in stabilnosti sistema zdravstvenega varstva; medgeneracijsko prilagojeno podporno okolje za zdravo življenje v vseh življenjskih obdobjih; razvoj sistema, ki bo hitro odziven na spremembe in razvoj novih zdravstvenih tehnologij in digitalnih rešitev; sistem z razvito kulturo varnosti, odgovornosti in odprte komunikacije ter prizadevanja za dosego ogljične nevtralnosti zdravstvenega sistema.
Republika Slovenija z resolucijo postavlja trdne temelje za javni zdravstveni sistem, ki bo kos prihodnjim potrebam družbe ter bo hkrati ostal zavezan načelom solidarnosti, univerzalnosti, enakosti in kakovosti.
2.1 KAZALNIKI ZDRAVSTVENEGA VARSTVA V REPUBLIKI SLOVENIJI
Slika 1: Skupna ocena posameznih domen, s katerimi vrednotimo uspešnost zdravstvenega sistema v Sloveniji (vir: NIJZ, 2025)
Slika 2: Domena zdravstvenega stanja (vir: NIJZ, 2025)
V letu 2022 rojeni prebivalci Republike Slovenije lahko povprečno pričakujejo življenjsko dobo, daljšo od 81 let (Eurostat, 2025). Kazalnik pričakovanega trajanja življenja ob rojstvu je v Republiki Sloveniji višji od evropskega povprečja (EU27; 80,6 leta). Visoko izobraženi prebivalci Republike Slovenije živijo dlje in so bolj zdravi kot prebivalci z najnižjo stopnjo izobrazbe.
Slika 3: Pričakovano trajanje življenja ob rojstvu, po spolu, Slovenija in evropsko povprečje, 2022 (vir: Eurostat, 2025)
Kazalnik, ki poleg samega trajanja življenja upošteva tudi z zdravjem povezano kakovost življenja, pa so pričakovana zdrava leta življenja ob rojstvu in pri starosti 65 let. Kazalnik pove, koliko let, ki jih bo posameznik doživel, bo v povprečju zdravih – bodisi ob rojstvu ali pa pri starosti 65 let. Zadnji razpoložljivi podatki iz leta 2023 kažejo, da je Republika Slovenija po obeh kazalnikih za oba spola nad povprečjem EU. Ženske lahko ob rojstvu leta 2023 v povprečju pričakujejo 68,8 zdravega leta (v letu 2018 so lahko pričakovale 57,7 leta; povprečje EU v letu 2023 znaša 63,3 leta). Moški lahko ob rojstvu leta 2023 v povprečju pričakujejo 64,6 zdravega leta (leta 2018 so lahko pričakovali 58,5 leta, povprečje EU 2023 pa je 62,8 leta). Pri starosti 65 let za ženske Republiko Slovenijo po tem kazalniku v letu 2023 prekaša samo Švedska. Pričakovana zdrava leta pri starosti 65 let so za ženske 12,4 leta (povprečje EU 9,6 leta, Republika Slovenija leta 2015 pa 7,6 leta). Moški lahko v letu 2023 pri starosti 65 let pričakujejo 10,6 zdravega leta življenja (Slovenija 2015: 8,2 leta, EU 2023: 9,2 leta) (Eurostat, 2025).
Leta 2014 je imela Republika Slovenija s 40,6 % enega najvišjih deležev prebivalstva, ki je samoporočal o slabem zdravstvenem stanju, takoj za Portugalsko (47,8 %) in Litvo (44,6 %). V zadnjem desetletju se je delež prebivalstva, ki samoporoča o slabem zdravstvenem stanju, znatno zmanjšal za 8,1 % in znaša 32,5 %, kar je nekoliko nad evropskim povprečjem (29,6 %). Na evropski ravni se je v enakem obdobju ta delež zmanjšal za 1,8 %, kar je v primerjavi z Republiko Slovenijo zelo nizek padec.
Umrljivost dojenčkov – kazalnik, ki govori o dostopnosti in kakovosti zdravstvene obravnave nasploh – je v Republiki Sloveniji med najnižjimi tako v državah EU kot tudi v državah OECD. V letu 2023 je znašal 1,8 smrti dojenčkov na 1000 živorojenih otrok, nižje vrednosti so ugotovili le na Islandiji (Eurostat, 2025). V Republiki Sloveniji ugotavljamo tudi razmeroma nizke stopnje maternalne umrljivosti (petletna stopnja; 2018–2022 znaša 14,6 smrti mater na 100.000 živorojenih otrok) (NIJZ, 2023).
Slika 4: Umrljivost dojenčkov, Slovenija in evropsko povprečje, 2023 (vir: Eurostat, 2025)
Precepljenost otrok proti otroškim boleznim – kazalnik, ki govori tudi o vključenosti populacije oziroma otrok v preventivne zdravstvene programe – se je v Republiki Sloveniji v zadnjih letih nekoliko znižala, vendar je še vedno blizu povprečja držav EU. V letu 2024 je znašala precepljenost predšolskih otrok proti davici, tetanusu in oslovskemu kašlju s tretjim odmerkom 90,3 %, proti ošpicam pa 94,5 % s prvim odmerkom in 88,7 % z drugim odmerkom.
Leta 2023 je bil delež oseb, ki si niso mogle privoščiti zdravstvene obravnave zaradi finančnih ali drugih razlogov, 3,8 %, medtem ko je bil ta delež v EU povprečno 2,4 % (OECD in Evropska komisija, 2024). V Republiki Sloveniji so v obvezno zdravstveno zavarovanje vključeni vsi prebivalci, bodisi kot zavarovanci bodisi kot njihovi družinski člani. Največjo skupino zavarovancev sestavljajo zaposleni, sledijo jim upokojenci (ZZZS, 2025). Med zavarovance spadajo še druge pomembne skupine, med njimi so osebe, ki prejemajo denarno socialno pomoč in brezposelni. Z obveznim zdravstvenim zavarovanjem se zavarovanim osebam zagotovi plačilo zdravstvenih storitev, vključno z zdravili in medicinskimi pripomočki, in sicer v obsegu, ki ga določa zakon, ki ureja zdravstveno varstvo in zdravstveno zavarovanje. Poleg tega so zagotovljene še pravice socialne varnosti v primeru bolezni, poškodbe ali poroda. Zdravstveno varstvo je v določenem obsegu zagotovljeno v breme proračuna Republike Slovenije, in sicer za tiste, ki bodisi niso zavarovani ali pa kot tujci potrebujejo zdravstveno obravnavo, a je niso bili zmožni poravnati.
V letu 2022 je bilo v zdravstvu zaposlenih 3,4 zdravnika na 1000 prebivalcev, povprečje EU27 pa je znašalo 4,2 zdravnika na 1000 prebivalcev. V istem letu je bilo število medicinskih sester na 1000 prebivalcev 10,4, medtem ko je povprečje EU27 znašalo 8,4. Upoštevane so tako medicinske sestre z visoko izobrazbo kot tiste z višjo in srednjo. Število farmacevtov na 1000 prebivalcev je bilo v državah EU27 v povprečju 0,8, v Republiki Sloveniji pa 0,7 (OECD in Evropska komisija, 2024). V Republiki Sloveniji je leta 2022 v zdravstvu delalo 8,2 % vseh zaposlenih, kar je pod evropskim povprečjem (11 %). Opazno je tudi upadanje zanimanja mladih za poklice v zdravstvu. Po podatkih OECD se je med letoma 2018 in 2022 zanimanje za poklic tehnika zdravstvene nege zmanjšalo v več kot polovici držav EU. Prav tako se med državami močno razlikuje število diplomantov zdravstvene nege in medicine – Republika Slovenija je po podatkih za leto 2022 pod povprečjem EU.
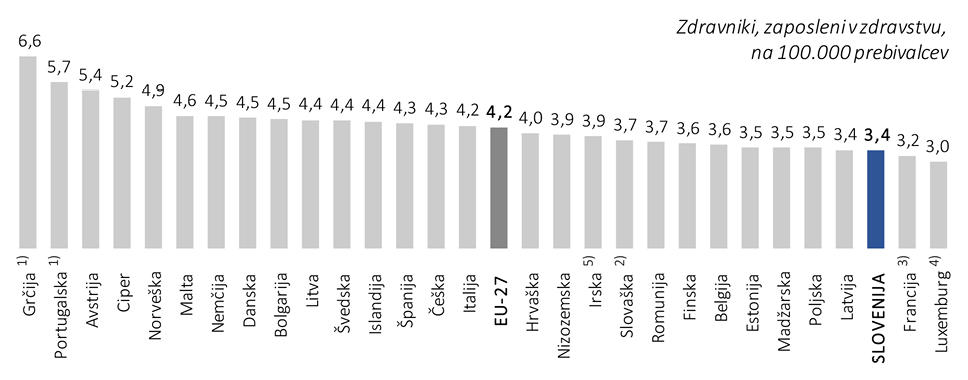
Slika 5: Zdravniki, zaposleni v zdravstvu, Slovenija in države EU, 2022 (vir: OECD in Evropska komisija, 2024)
Prebivalci Republike Slovenije obiščejo zdravnika v povprečju šestkrat na leto, kar ustreza evropskemu povprečju (OECD in Evropska komisija, 2024). S spremembami v financiranju zdravstvenih storitev smo uspešno zmanjšali tudi število bolniških postelj na prebivalca in smo po tem kazalniku pod povprečjem EU. Povprečna ležalna doba pri nas je krajša od povprečja OECD36. Povprečno porabimo nekaj več zdravil za nižanje krvnega tlaka in ravni holesterola ter za sladkorno bolezen na prebivalca kot v povprečju v državah OECD31. Poraba antidepresivov je rahlo pod povprečjem OECD31. Poraba antibiotikov je skoraj za tretjino manjša kot v EU28 (OECD, 2023).
Pomembne organizacijske spremembe na področju preventive ter primarne in dolgotrajne oskrbe so usmerjene v zagotavljanje kakovosti v zdravstvu in dostopa do zdravstvenih storitev, zlasti za ranljive skupine. Vendar pa dolge čakalne dobe za specialistično zdravstveno dejavnost in pomanjkanje človeških virov obremenjujejo zdravstveni sistem in zmanjšujejo dostopnost do zdravstvenih storitev.
2.2 RAZMERE NA PODROČJU ZDRAVJA PREBIVALSTVA
2.2.1 PROMOCIJA ZDRAVE DOLGOŽIVOSTI ZA ZMANJŠANJE OBREMENITEV ZDRAVSTVENIH SISTEMOV
Evropa se sooča s starajočim se prebivalstvom. Po projekcijah naj bi delež populacije, stare 65 let ali več, v EU narastel z 21 % v letu 2023 na 29 % do leta 2050. Projekcije, skladne z evropskim povprečjem, se napovedujejo tudi za Republiko Slovenijo. Delež populacije, stare 65 let ali več, je v Republiki Sloveniji leta 2024 znašal 21,8 %. To je nekoliko nad povprečjem EU (21,6 %) in Republiko Slovenijo uvršča na deseto mesto med državami članicami EU. V letu 2023 je po podatkih Eurostata pričakovana življenjska doba pri 65 letih v EU presegla 20 let. Pri ženskah je znašala 21,8 leta, pri moških pa 18,3 leta. Leta 2015 je bilo ob rojstvu pričakovanih 58,1 zdravega leta življenja, v letu 2022 pa že več kot 66 let.
Leto | Slovenija (%) | EU (%) |
2023 | 21,5 | 21,3 |
2024 | 21,8 | 21,6 |
Tabela 1: Delež populacije, stare 65 let ali več, Slovenija in povprečje EU v letih 2023 in 2024 (vir: Eurostat, 2025)
Delež oseb, starih 65 let ali več, ki so poročale o vsaj eni kronični bolezni, se giblje okrog 60 %. V Republiki Sloveniji se je stanje v zadnjih letih izboljšalo, in sicer je delež starejših, ki so poročali o vsaj eni kronični bolezni, od leta 2010 do leta 2023 padel za 8 % in je leta 2023 znašal 58,5 % (kar je manj od povprečja v EU). V tem obdobju je pomembno bolj kot v povprečju v EU v Republiki Sloveniji upadel tudi delež starejših ljudi, ki so poročali o resnih omejitvah aktivnosti.
Kot enega od pomembnih dosežkov velja poudariti dobro vzpostavljen sistem preventive v ambulantah družinske medicine, v katerih so preventivni pregledi usmerjeni v preprečevanje in zgodnje odkrivanje kroničnih bolezni. Glede na ugotovitve se pacientom svetuje, kako izboljšati življenjske navade, ali pa se jih napoti v center za krepitev zdravja oziroma zdravstvenovzgojni center, kjer potekajo preventivne aktivnosti za krepitev zdravja.
2.2.2 ZMANJŠEVANJE NEENAKOSTI V ZDRAVJU
Ena pomembnejših prednostnih nalog zdravstvene politike je zmanjševanje vrzeli v zdravju z odpravljanjem zdravstvene neenakosti. Gre za razlike v zdravju, ki so posledica različnih okoliščin, kot so spol, starost, prebivališče, stopnja izobrazbe in socialnoekonomski status. Neenakosti, povezane s populacijskimi podskupinami, so prikazane z različnimi kazalniki. NIJZ redno prikazuje stanje v publikacijah o neenakostih. Razlike nastajajo v veliki meri zaradi socialnoekonomskega statusa. Pomembne razlike so prisotne tudi glede na doseženo stopnjo izobrazbe med tistimi z nizko (brez izobrazbe do poklicne stopnje) in tistimi z višjo, ter trende med razlikami v daljšem obdobju. V septembru 2025 so v raziskavi na ravni EU predstavili najnovejše ugotovitve na področju neenakosti v zdravju (EuroHealthNet, 2025), ki kažejo, da so se v povprečju na ravni EU neenakosti v zdravju med letoma 2014 in 2024 povečale. Neenakosti so se zmanjšale samo v štirih državah v EU: na Švedskem, Irskem, Poljskem in v Republiki Sloveniji. Republika Slovenija in Poljska sta edini državi, kjer se splošno zdravje vseh prebivalcev pomembno izboljšuje, obenem pa se razlike v zdravju med skupinami z različnimi stopnjami izobrazbe zmanjšujejo.
Tudi na področju duševnega zdravja je Republika Slovenija nadpovprečna. Ravni samoporočanega slabega duševnega zdravja v letu 2024 so se med anketiranimi evropskimi državami gibale od 7 % na Norveškem do 24 % v Litvi. V Republiki Sloveniji se je delež oseb s samoporočanim slabim duševnim zdravjem zmanjšal z 10,40 % v letu 2014 na 8,30 % v letu 2024, kar pomeni spremembo za –2,1 odstotne točke. Leta 2024 je imela Republika Slovenija (8,30 %) četrto najnižjo raven samoporočanega slabega duševnega zdravja, takoj za Norveško (7,6 %), Švico (7,7 %) in Finsko (8,1 %), ter je bila precej pod evropskim povprečjem 12,5 % (EuroHealthNet, 2025). Republika Slovenija je tako edina država v EU, v kateri se duševno zdravje izboljšuje oziroma ostaja za nekatere poklicne skupine stabilno, neenakosti pa se zmanjšujejo.
Čeprav se neenakosti v samoporočanem zdravju zmanjšujejo, pa po podatkih NIJZ neenakosti v zdravju po posameznih specifičnih kazalnikih glede na izobrazbo ostajajo prisotne ali se celo povečujejo. Ena od večjih razlik glede na stopnjo izobrazbe je prisotna pri prezgodnji umrljivosti pred 75. letom. Pri moških z nizko izobrazbo do 75. leta starosti je stopnja umrljivosti skoraj trikrat višja kot pri tistih z visoko izobrazbo, medtem ko je pri ženskah približno dvakrat višja.
Pri posameznih kazalnikih se je razlika med skupinama z nizko in visoko izobrazbo v zadnjih letih še povečala, in sicer je to vidno pri kroničnih boleznih. Večje je število prejemnikov zdravil za zniževanje krvnega tlaka in sladkorno bolezen, in sicer pri obeh spolih pri osebah z nizko izobrazbo. Večja je tudi razlika med skupinama pri umrljivosti zaradi pljučnega raka pri ženskah kot tudi zaradi alkoholu neposredno pripisljivih vzrokov pri moških.
Večje razlike so tudi med osebami z nizko in visoko stopnjo izobrazbe glede prekomerne hranjenosti in debelosti. Deleži oseb z debelostjo so nižji pri tistih z višjo stopnjo izobrazbe, opazimo pa povečevanje debelosti pri vseh stopnjah izobrazbe med letoma 2008 in 2020.
Slika 6: Delež oseb z debelostjo (ITM nad 30) glede na stopnjo izobrazbe med letoma 2008 in 2020 (vir: NIJZ, 2022)
Neenakosti v zdravju so prisotne že med mladostniki. Primerjave iz leta 2022 med skupinama z nadpovprečno in podpovprečno ocenjenim družinskim blagostanjem kažejo, da mladostniki z nadpovprečno ocenjenim blagostanjem boljše ocenjujejo svoje zdravje, doživljajo manj psihosomatskih simptomov in so bolj zadovoljni s svojim življenjem. Poleg tega tudi manj pogosto pijejo alkoholne pijače, so pogosteje telesno dejavni, uživajo več sadja, pogosteje zajtrkujejo in jim je šola bolj všeč kot vrstnikom s podpovprečno ocenjenim blagostanjem.
Slika 7: Delež mladostnikov, ki ocenjujejo svoje zdravje kot odlično, glede na samoocenjeno blagostanje družine med letoma 2002 in 2022 (vir: HBSC, 2022)
2.2.3 SRČNO-ŽILNE BOLEZNI IN RAK – VODILNI VZROK UMRLJIVOSTI
Tako kot drugje v razvitem svetu je tudi v Republiki Sloveniji največja umrljivost zaradi srčno-žilnih bolezni in raka. V letu 2023 je srčno-žilnim boleznim in raku pripisljivih 68 % vseh smrti. Starostno standardizirana incidenčna stopnja oziroma pojavnost raka je bila v letu 2021 598,0/100.000 pri moških in 459,2/100.000 pri ženskah. Tako incidenca kot umrljivost sta nad povprečjem EU, vendar je od uveljavitve Državnega programa obvladovanja raka v letu 2010 viden upad umrljivosti. V zadnjih letih je bil narejen velik napredek na področju obvladovanja raka z uvedbo organiziranih presejalnih programov ZORA, DORA in SVIT. Petletno čisto preživetje za paciente z rakom glede na podatke Registra raka za 1997–2016 se je podaljšalo s 46 na 58 % in je podobno kot v drugih državah članicah EU.
2.2.4 DEBELOST IN PREKOMERNA PREHRANJENOST
Eden od večjih javnozdravstvenih izzivov je v zadnjih desetletjih naraščanje razširjenosti debelosti in prekomerne prehranjenosti. Prekomerna hranjenost in debelost sta v porastu tako pri odraslih kot pri otrocih. V Republiki Sloveniji je bilo glede na zadnje razpoložljive podatke odraslih z debelostjo za 3,4 % več kot v EU (19,9 % prebivalcev, starejših od 15 let), kar nas uvršča na osmo mesto. Prekomerno prehranjenih ali debelih otrok je bila v zadnji raziskavi petina (20,4 %). Delež je višji tako pri fantih kot pri dekletih, opazno pa je tudi povečevanje debelosti in prekomerne prehranjenosti od leta 2002.
Slika 8: Delež debelih prebivalcev (ITM nad 30), starih 15 let in več, Slovenija in države EU, 2019, in odmik od leta 2014 (vir: EHIS)
Delež odraslih, ki se prehranjujejo pretežno nezdravo, je višji od polovice, vendar so od leta 2008 opazni nekateri pozitivni trendi, kot je redno zajtrkovanje. Vsakodnevno uživa sadje in zelenjavo malo več kot tretjina mladostnikov, 13,8 % mladostnikov vsakodnevno uživa sladke pijače in skoraj polovica (40,9 %) energijske pijače. Leta 2025 je bil sicer zvišan davek na dodano vrednost za pijače z dodanim sladkorjem in sladili z 9,5 na 22 %, vendar se bodo učinki navedenega zvišanja lahko ocenili šele v prihodnjem obdobju.
Delež odraslih, ki dosegajo minimalno količino telesne dejavnosti za zdravje, je v letu 2022 znašal 80 %, upoštevajoč vse oblike telesne dejavnosti in gibanja, ne le rekreativno. Le slaba petina mladostnikov (19,7 %) je v skladu s priporočili vsaj eno uro na dan telesno dejavnih. Odrasli prebivalci Republike Slovenije v povprečju presedijo več kot pet ur na dan med tednom in več kot štiri ure na dan med vikendi.
Kar tretjina mladostnikov (33 %) med tednom v prostem času preživi več kot štiri ure na dan v sedečem položaju. 65 % odraslih ne dosega priporočil o ustrezni dolžini spanja, medtem ko le petina (19 %) mladostnikov (15 in 17 let) med šolskimi dnevi spi v skladu s priporočili.
Še naprej se povečuje razširjenost sladkorne bolezni. V letu 2023 je bilo v Republiki Sloveniji za 22 % (126.786) več prejemnikov zdravil za zniževanje sladkorja v krvi kot leta 2014 (104.167). Povečanje v glavnem pripisujemo podaljšanju življenja oseb s sladkorno boleznijo, saj je pojavnost novih primerov dokaj stalna. Glede na podatke za države članice EU se Republika Slovenija po samoporočani pojavnosti sladkorne bolezni uvršča v povprečje. Leta 2020 je bil sprejet že drugi desetletni državni program za obvladovanje sladkorne bolezni, in sicer Državni program za obvladovanje sladkorne bolezni 2020–2030, ki vključuje celostno obvladovanje te bolezni.
2.2.5 OBVLADOVANJE DRUGIH DEJAVNIKOV TVEGANJA
Poleg debelosti so najpomembnejši dejavniki tveganja za zdravje tudi alkohol ter tobak in tobačni izdelki. Registrirana poraba alkohola je leta 2023 v Republiki Sloveniji znašala 9,7 litra čistega alkohola na prebivalca. Poseben izziv je neregistrirana poraba alkohola, ki je v Republiki Sloveniji kot vinorodni deželi znatna. Umrljivost zaradi z alkoholom povezanih vzrokov smrti je v Republiki Sloveniji v obdobju 2011–2020 presegla povprečje EU. Visok je tudi delež mladostnikov, ki so že kadar koli v življenju pili alkoholne pijače, in sicer 70,1 % 15-letnikov in 83,9 % 17-letnikov (HBSC, 2022). Na področju nadzora nad tobakom in tobačnimi izdelki je Republika Slovenija že leta 1996 sprejela omejevalno zakonodajo in leta 2007 prepovedala kajenje v vseh zaprtih javnih in delovnih prostorih. Po začetku veljavnosti Zakona o omejevanju uporabe tobačnih in povezanih izdelkov (Uradni list RS, št. 9/17) v letu 2017, se je delež kadilcev med odraslimi prebivalci prvič po skoraj dveh desetletjih znižal, vendar je v Republiki Sloveniji kajenje še vedno vodilni preprečljivi vzrok smrti. Letno umre več kot 3000 ljudi zaradi bolezni, povezanih s kajenjem. Med prebivalci Republike Slovenije, starimi 25–74 let, se je med letoma 2016 in 2020 delež kadilcev znižal s 23,1 na 20,4 %. Po podatkih raziskav NIJZ je v letu 2024 tobak kadilo 18 % prebivalcev Republike Slovenije, starih med 18 in 74 let. V splošni populaciji odstotek kadilcev torej upada, hkrati pa predvsem med mladimi narašča uporaba novih tobačnih in nikotinskih izdelkov (elektronske cigarete, ogrevani tobačni izdelki in nikotinske vrečke). Leta 2024 je te nove izdelke uporabljalo 5 % splošne populacije. Med 16-letniki je bilo konec leta 2023 kar 30 % uporabnikov elektronskih cigaret, 8 % uporabnikov ogrevanih tobačnih izdelkov ter med 12 in 14 % uporabnikov brezdimnih tobačnih izdelkov oziroma nikotinskih vrečk. Republika Slovenija je aprila 2025 naredila pomemben korak pri zaščiti zdravja prebivalcev, predvsem mladih, saj je začela veljati prepoved vseh arom, razen tobačnih, v elektronskih cigaretah in njihovih polnilih. S tem se je Republika Slovenija pridružila najnaprednejšim državam EU na tem področju, in sicer Estoniji, Litvi, Latviji, Danski, Nizozemski in Finski, ki so že uvedle podobne ukrepe, čeprav na ravni EU še niso obvezni.
S promocijo zdravega življenjskega sloga in dobro preventivo, ki vključuje tudi ustrezno obravnavo dejavnikov tveganja za kronične bolezni, lahko pomembno vplivamo na zmanjšanje pojavnosti teh bolezni in njihovega bremena za posameznika, zdravstveni sistem in družbo kot celoto. Za potek zdravljenja kroničnih bolezni je ključno čim hitrejše odkrivanje in ustrezno zdravljenje ter s tem zmanjšanje njihovih zapletov in izboljšanje kakovosti življenja pacientov. Za uspeh zdravljenja je ključna celovita oziroma integrirana obravnava, ki poleg zdravstvenega stanja pacienta upošteva tudi socialne in druge okoliščine in si prizadeva za opolnomočenje pacienta, da bolj aktivno sodeluje v procesu zdravljenja. Vključuje tudi celovito medicinsko pomoč. V podporo takšni obravnavi obstaja vrsta orodij, ki vključujejo klinične smernice, klinične poti, načrt obravnave in odpusta ter zahtevajo ustrezno spremljanje procesa zdravljenja s podporo IT. V prihajajočem obdobju bo treba posebno pozornost nameniti tudi digitalni in zdravstveni pismenosti prebivalstva in smiselnemu vključevanju UI z namenom boljših izidov zdravljenja in večje učinkovitosti zdravstvenega sistema. Za nenehno izboljševanje uspešnosti obravnave kroničnih bolezni in stanj je ključno zagotoviti tudi celovit sistem spremljanja kakovosti zdravstvene obravnave.
Slika 9: Trend incidence samomora v izbranih državah EU, med njimi tudi v Sloveniji, med letoma 2004 in 2021 (starostno standardizirana stopnja samomora na 100.000 prebivalcev) (vir: OECD in Evropska komisija, 2024)
V zadnjih letih vedno bolj v ospredje prihaja problematika prekomerne in neustrezne rabe digitalnih naprav ter drugih nekemičnih odvisnosti, ki so jim najbolj izpostavljeni otroci, mladostniki in mladi, pa tudi delovno aktivna populacija. Po podatkih 9 % otrok in mladostnikov od 11. do 17. leta starosti kaže znake problematične rabe digitalnih naprav (57 % jih igra video igre več kot tri ure dnevno). Podobno tudi Nacionalna raziskava o alkoholu, tobaku in drugih drogah (NIJZ, 2025) kaže, da so na primer športne stave zelo razširjene med najmlajšo populacijo, staro od 15 do 19 let, predvsem med fanti (57,3 % 15- do 19-letnikov).
Problematična raba digitalnih naprav se kaže v povečanju sedečega načina življenja in posledično razvoju drugih kroničnih nenalezljivih bolezni, v motnjah spanja in tudi v duševnem zdravju posameznikov, depresivnosti, anksioznosti. Druge nekemične odvisnosti, kot so zasvojenost s seksualnostjo in pornografijo, zasvojenost z delom, odnosi, nakupovanjem, hrano in telesno vadbo, naraščajo tudi pri odrasli populaciji.
Med grožnje zdravju uvrščamo izbruhe nalezljivih bolezni ali okoljska tveganja, do katerih pride spontano, zaradi naravnih in drugih nesreč, onesnaženja okolja, podnebnih sprememb, bioterorizma ali drugih okoliščin, kot so ekstremne vremenske razmere. Poseben izziv je mikrobna odpornost proti zdravilom.
Prenovljena Mednarodni zdravstveni pravilnik (IHR, 2005) SZO in zakonodajni okvir EU, predvsem sprejetje Uredbe (EU) 2022/2371 Evropskega parlamenta in Sveta z dne 23. novembra 2022 o resnih čezmejnih grožnjah za zdravje in razveljavitev Sklepa št. 1082/2013/EU (UL L št. 314 z dne 6. 12. 2022, str. 26), zagotavljata učinkovit odgovor držav na grožnje zdravju. Ta vključuje ustrezne načrte pripravljenosti, sistem zbiranja podatkov, poročanja in obveščanja. Pripravljenost za obvladovanje groženj in tveganj za zdravje zahteva celovito in organizirano delovanje, ki ga lahko zagotovimo le z usklajenim sodelovanjem različnih deležnikov oziroma sektorjev pri upravljanju groženj zdravju tako na ravni države kot tudi v okviru EU in širšem mednarodnem okolju.
Tudi dejavniki iz okolja lahko pomenijo nenadno grožnjo zdravju in zahtevajo javnozdravstveno ukrepanje, saj prispevajo k nastanku številnih bolezni, vključno z boleznimi srca in ožilja, dihal, rakom, nevrološkimi in prebavnimi boleznimi, motnjami imunskega sistema, nalezljivimi boleznimi, razvojnimi nepravilnostmi, presnovnimi boleznimi in poškodbami. V EU je okoli 15 % smrti in bolezni mogoče pripisati vplivu okolja, ki ga je mogoče preprečiti (SZO, 2019). Glavni okoljski izzivi so onesnažen zrak, onesnažena voda, prekomeren hrup, ultravijolično in drugo sevanje, kemikalije, onesnaženost tal in nezdravo grajeno okolje.
Onesnažen zrak je eden glavnih dejavnikov tveganja v Republiki Sloveniji, saj prispeva k akutnim in kroničnim boleznim srca, ožilja in dihal (ARSO, 2024). Pitna voda je večinoma zdravstveno ustrezna, vendar se na nekaterih območjih srečujemo s pomanjkanjem pitne vode, zlasti v sušnih obdobjih, zaznavamo pa tudi prekoračitve mejnih vrednosti za pesticide oziroma njihove metabolite ter občasna mikrobiološka in druga kemična onesnaževanja (NIJZ, 2023; NLZOH 2023; ARSO, 2025). Takšna odstopanja lahko ogrozijo zdravje uporabnikov, še posebej ranljivih skupin (novorojenčki, otroci, nosečnice, osebe, stare 65 let ali več, in kronični pacienti), zato je občasno treba razglasiti ukrepe omejitve uporabe pitne vode.
Prekomeren hrup povečuje tveganje za nastanek srčno-žilnih bolezni in duševnih motenj ter prezgodnjo smrt in zmanjšuje kakovost življenja (EEA, 2024). V Republiki Sloveniji je 11 % prebivalcev izpostavljenih dnevnemu hrupu nad 55 decibelov zaradi cestnega prometa, ponoči pa 7 % hrupu nad 50 decibelov. Takšne ravni hrupa presegajo mejne vrednosti, ki jih določajo predpisi s področja mejnih vrednosti kazalcev hrupa in smernice SZO (2018). Zmanjševanje hrupa, predvsem v urbanih in industrijskih območjih, je ključno za zdravje prebivalcev.
Ultravijolično sevanje je glavni dejavnik tveganja za nastanek kožnega raka, ki je najpogostejša oblika raka v Republiki Sloveniji. Med letoma 2017 in 2021 je bilo odkritih 3672 primerov kožnega raka in 620 primerov melanoma (Onkološki inštitut Ljubljana, 2025). Preventivne aktivnosti, še posebej za otroke in mladostnike, je treba ohranjati in okrepiti, ob tem pa zagotavljati ustrezno preskrbljenost z vitaminom D. Kemikalije so vseprisotne in njihova uporaba narašča, kar brez ustreznega upravljanja povečuje tveganja za zdravje in okolje (SZO, 2025). Za obvladovanje teh tveganj so potrebni usklajeni medsektorski ukrepi, podprti z znanstvenimi podatki. Biomonitoring, kot ga predvideva zakon, ki ureja kemikalije, omogoča spremljanje dejanske izpostavljenosti prebivalstva kemikalijam in njihovim zmesem ter podpira ocene tveganj in oblikovanje ukrepov za zmanjšanje izpostavljenosti ter razvoj in izvajanje politik na področju varovanja zdravja in okolja (NIJZ, 2025).
Tudi onesnaženost tal lahko pomeni pomembno tveganje za zdravje. V Republiki Sloveniji je problematična predvsem onesnaženost tal s težkimi kovinami na območju Mežiške doline (predvsem svinec), Celjske kotline (predvsem kadmij), Jesenic (predvsem svinec in kadmij), Idrije (predvsem živo srebro) in Litije (predvsem svinec). Onesnaževala iz tal prehajajo v druge dele okolja z izpiranjem v površinske in podzemne vode, vetrno in vodno erozijo, s poplavami, prek prehranske verige živali, s premeščanjem tal na neonesnažena območja in podobno (Vrščaj, 2018). Onesnaževala iz tal prehajajo v človeka predvsem z zaužitjem tal (otroci), vdihavanjem onesnaženih prašnih delcev (industrijska in rudarska območja ter mesta), uživanjem onesnažene hrane (pridelava hrane na onesnaženih tleh, posebej vrtovih) in onesnažene pitne vode (izpiranje onesnaževal iz tal v podzemno vodo) ter stikom kože z onesnaženimi tlemi. Dolgotrajna neposredna ali posredna izpostavljenost človeka (na primer prek pitne vode, živil, zraka) kemičnim onesnaževalom v tleh lahko vodi do resnih zdravstvenih posledic (prizadetost različnih organskih sistemov, motnje endokrinega delovanja, neoplazme …).
Podnebne spremembe so največja grožnja svetovnemu zdravju v 21. stoletju (SZO, 2015). Ogrožajo vse prebivalce in vplivajo na številna področja življenja, vključno z zdravjem. Napovedi kažejo povečano izpostavljenost prebivalstva močnejšim, daljšim in pogostejšim vročinskim valovom, pogostejšim sušam z zmanjšano prehransko varnostjo in večjim tveganjem za požare ter močnejšim in pogostejšim padavinam, kar povečuje nevarnost poplav in plazov. Podnebne spremembe lahko zvišajo koncentracijo troposferskega ozona, vplivajo na kakovost pitne in kopalne vode ter širjenje prenašalcev bolezni. Najbolj bodo prizadele ranljive skupine, kot so starejši, otroci in osebe z zdravstvenimi težavami (IPCC, 2023, Watts in drugi, 2018). Raziskave NIJZ kažejo, da se prebivalci Republike Slovenije že soočajo s posledicami podnebnih sprememb, zlasti vročinskih valov. Med vročinskimi valovi je bilo v preteklosti število umrlih večje, prizadeti so bili predvsem starejši in osebe s srčno-žilnimi obolenji (Perčič in drugi, 2024). Ocena ranljivosti prebivalstva po podnebnih regijah kaže, da je trenutno ranljivost velika na območjih z milim sredozemskim in celinskim podnebjem, medtem ko je na drugih območjih zmerna (NIJZ, 2024). Za obdobje 2041–2070 se pričakuje povečana ranljivost tudi v hribovitem svetu z vlažnim podnebjem.
Zdravstveni sistem ima dvosmerno vlogo: prispeva k izpustom toplogrednih plinov (3–8,5 % nacionalnega ogljičnega bremena (Braithwaite in drugi, 2023)) in se hkrati ukvarja z obvladovanjem posledic podnebnih sprememb. Le odporni zdravstveni sistemi bodo sposobni napovedovati spremembe, se nanje odzivati in se jim prilagajati ter tako trajno varovati zdravje prebivalstva. Zato so ključni krepitev pripravljenosti zdravstvenega sistema, vključevanje zdravja v podnebne in okoljske politike ter izboljšanje zmogljivosti za spremljanje in obvladovanje podnebnih tveganj.
NIJZ in NLZOH imata ključno vlogo pri pravočasnem zaznavanju okoljskih groženj zdravju, oceni tveganja in pripravi strokovnih podlag za sistemske ukrepe, aktivnosti in programe na tem področju v Republiki Sloveniji. Kompleksnost področja okolja in zdravja zahteva vsevladni odziv ter dogovorjeno povezovanje strokovnjakov in institucij na različnih področjih.
Mikrobna odpornost je z naraščajočo razširjenostjo prisotna v vseh predelih sveta. Neposredne posledice okužb z odpornimi mikrobi so podaljšano trajanje nalezljive bolezni, večja smrtnost, daljši čas hospitalizacije, izguba protimikrobne zaščite pri pacientih med operativnimi in drugimi medicinskimi posegi ter višji stroški zdravstvene obravnave. Posredni učinki mikrobne odpornosti daleč presegajo tveganje za zdravje posameznikov, pomenijo tudi ogromno breme za svetovno ekonomijo v smislu ekonomskih izgub, ki nastanejo zaradi zmanjšane produktivnosti kot posledice bolezni tako pri ljudeh kot pri živalih in zaradi višjih stroškov zdravljena. SZO je leta 2019 mikrobno odpornost uvrstila med deset najpomembnejših groženj svetovnemu zdravju. Julija 2022 je Evropska komisija mikrobno odpornost opredelila kot eno od treh največjih groženj za zdravje. Z odpornimi bakterijami se v Evropi okuži približno 800.000 ljudi na leto. Zaradi okužb, odpornih proti protimikrobnim zdravilom, vsako leto v Evropi umre 35.000 ljudi. Po ocenah naj bi v letu 2019 v Republiki Sloveniji zaradi mikrobne odpornosti umrlo 216 ljudi, 948 smrti pa je bilo povezanih z mikrobno odpornostjo. Boj proti odpornim bakterijam povzroča znatne stroške zdravstvenega varstva; ocenjeni stroški mikrobne odpornosti za zdravstvene sisteme v Evropi znašajo 1,1 milijarde evrov na leto.
Na področju obvladovanja mikrobne odpornosti mednarodna skupnost poudarja skupno delovanje po načelu »eno zdravje«, ki združuje vidik zdravja ljudi in živali z upoštevanjem okolja ter povezuje zdravstveni, kmetijski in okoljski resor ter strokovnjake in deležnike na tem področju.
Vlada Republike Slovenije je 26. septembra 2019 sprejela prvo državno strategijo za obvladovanje mikrobne odpornosti, in sicer Državno strategijo »eno zdravje« za obvladovanje odpornosti mikrobov (2019-2024; MZ, 2019). V pripravi je druga državna strategija za obvladovanje mikrobne odpornosti. Za uspešno obvladovanje izziva mikrobne odpornosti so bistveni sodelovanje, spoštovanje in razumevanje različnih sektorjev, institucij in strokovnjakov ter navsezadnje tudi splošne populacije.
2.2.8 OKUŽBE, POVEZANE Z ZDRAVSTVENO OBRAVNAVO, PREDVSEM BOLNIŠNIČNE OKUŽBE
Okužbe, povezane z zdravstveno obravnavo, predvsem bolnišnične okužbe, so med najpogostejšimi neželenimi dogodki, ki se pojavljajo ob zdravstvenih storitvah. V povprečju v svetu prizadenejo približno enega od desetih pacientov. Kar 63,5 % primerov naj bi bilo povzročenih z bakterijami, odpornimi proti antibiotikom. Po ocenah ECDC se v državah EU in EGP vsako leto pojavi več kot 3,5 milijona okužb, povezanih z zdravstveno obravnavo, kar povzroči več kot 90.000 smrti in ustreza približno 2,5 milijona let življenja, prilagojenega invalidnosti (Disability-adjusted life years – DALY). To presega kumulativno breme drugih okužb, vključno z gripo in tuberkulozo. Poleg tega okužbe, povezane z zdravstveno obravnavo, sestavljajo 71 % primerov okužb, povzročenih z bakterijami, odpornimi proti antibiotikom. Ocenjujejo, da je do 50 % okužb, povezanih z zdravstveno obravnavo, mogoče preprečiti.
Raziskava v 22 slovenskih bolnišnicah za akutno obravnavo je pokazala, da je bila prevalenca pacientov z bolnišnično okužbo višja kot v večini drugih držav EU oziroma EGP. Ocene pogostosti okužb kirurške rane po nekaterih operacijah so bile v letu 2024 v številnih slovenskih bolnišnicah zelo visoke in so presegale 90. percentil ustreznih referenčnih vrednosti za te kazalnike v državah EU oziroma EGP.
V skladu z zakonom, ki ureja zdravstveno varstvo in zdravstveno zavarovanje, imajo zavarovane osebe pravico do zdravljenja v tujini, pravice iz tega naslova pa so podrobno opredeljene s pravili, ki urejajo obvezno zdravstveno zavarovanje. Pravice do čezmejnega zdravstvenega varstva izhajajo tudi iz evropskega pravnega reda, in sicer Uredbe (ES) št. 883/2004 Evropskega parlamenta in Sveta z dne 29. aprila 2004 o koordinaciji sistemov socialne varnosti (UL L št. 166 z dne 30. 4. 2004, str. 1), nazadnje spremenjene z Uredbo (EU) 2019/1149 Evropskega parlamenta in Sveta z dne 20. junija 2019 o ustanovitvi Evropskega organa za delo, spremembi uredb (ES) št. 883/2004, (EU) št. 492/2011 in (EU) 2016/589 ter razveljavitvi Odločbe (EU) 2016/344 (UL L št. 186 z dne 11. 7. 2019, str. 21), Uredbe (ES) št. 987/2009 Evropskega parlamenta in Sveta z dne 16. septembra 2009 o določitvi podrobnih pravil za izvajanje Uredbe (ES) št. 883/2004 o koordinaciji sistemov socialne varnosti (UL L št. 284 z dne 30. 10. 2009, str. 1), nazadnje spremenjene z Uredbo Komisije (EU) 2017/492 z dne 21. marca 2017 o spremembi Uredbe (ES) št. 883/2004 Evropskega parlamenta in Sveta o koordinaciji sistemov socialne varnosti in Uredbe (ES) št. 987/2009 Evropskega parlamenta in Sveta o določitvi podrobnih pravil za izvajanje Uredbe (ES) št. 883/2004 (UL L št. 76 z dne 22. 3. 2017, str. 13) in Direktive 2011/24/EU Evropskega parlamenta in Sveta z dne 9. marca 2011 o uveljavljanju pravic pacientov pri čezmejnem zdravstvenem varstvu (UL L št. 88 z dne 4. 4. 2011, str. 45), nazadnje spremenjena z Direktivo (EU) 2024/2839 Evropskega parlamenta in Sveta z dne 23. oktobra 2024 o spremembah direktiv 1999/2/ES, 2000/14/ES, 2011/24/EU in 2014/53/EU glede nekaterih zahtev glede poročanja na področju živil in živilskih sestavin, hrupa na prostem, pravic pacientov in radijske opreme (UL L št. 2024/2839 z dne 7. 11. 2024), dvostranskih sporazumov o socialnem zavarovanju in drugih sporazumov, na primer Sporazum o izstopu Združenega kraljestva Velike Britanije in Severne Irske iz Evropske unije in Evropske skupnosti za atomsko energijo (ULCI št. 384 z dne 12. 11. 2019, str. 1). Gre za primere, ko so osebe začasno ali stalno na ozemlju druge države in na podlagi teh predpisov uveljavljajo zdravstvene storitve v določenem obsegu.
Direktiva 2011/24/EU postavlja temelje tudi za evropsko sodelovanje med zdravstvenimi sistemi na področju evropskih referenčnih mrež, obravnave redkih bolezni, v okviru prostovoljnih mrež pa pri vrednotenju zdravstvenih tehnologij in e-zdravju ter priznavanju receptov, izdanih v drugi državi članici, v kar je Republika Slovenija že vključena. Prav tako države članice spodbuja k medsebojnemu sklepanju sporazumov in sodelovanju pri zagotavljanju čezmejnega zdravstvenega varstva na obmejnih območjih.
V letu 2024 so tujci ZZZS obračunali stroške za 77.608 primerov slovenskih zavarovanih oseb, ki so v tujini uveljavljale zdravstvene storitve med začasnim in stalnim bivanjem oziroma so bile napotene na zdravljenje v tujino (za 15,9 % manj kot leta 2023). Skupni znesek novonastalih obveznosti ZZZS do tujine je znašal okrog 46 milijonov evrov. ZZZS je tujini obračunal stroške za 71.070 primerov tujih zavarovanih oseb, ki so v Republiki Sloveniji uveljavljale zdravstvene storitve, kar je za 4,3 % več primerov kot v letu 2023 (ZZZS, 2024).
Slika 10: Pregled obveznosti in terjatev ZZZS do tujine, 2015–2024 (vir: ZZZS, 2025)
Na podlagi Direktive 2011/24/EU je ZZZS v letu 2024 zavarovanim osebam povrnil 2 milijona evrov za stroške opravljenih zdravstvenih storitev oziroma nabavljenih medicinskih pripomočkov ali zdravil v drugi državi članici EU. Skupni stroški načrtovanega zdravljenja v tujini so se v obdobju pandemije covida-19 (2020–2022) znižali. Povračila stroškov čezmejnega zdravstvenega varstva zavarovanim osebam od leta 2017 naraščajo, prav tako ugotavljamo blag porast napotitev na zdravljenje v tujino zaradi predolgih čakalnih dob (ZZZS, 2025).
Slika 11: Stroški načrtovanega zdravljenja v tujini, 2015–2924 (vir: ZZZS, 2025)
Slika 12: Načrtovano zdravljenje v tujini, 2015–2024 (vir: ZZZS, 2025)
Marca 2025 je bila objavljena Uredba (EU) 2025/327 Evropskega parlamenta in Sveta z dne 11. februarja 2025 o evropskem zdravstvenem podatkovnem prostoru ter spremembi Direktive 2011/24/EU in Uredbe (EU) 2024/2847 (UL L 2025/327 z dne 5. 3. 2025), ki vzpostavlja skupni okvir za uporabo in izmenjavo elektronskih zdravstvenih podatkov po vsej EU.
Zdravnikom bo EHDS omogočil hiter dostop do zdravstvenih podatkov pacienta ne glede na to, kje v EU je bil pacient zdravljen. Pacienti bodo imeli večji nadzor nad lastnimi zdravstvenimi podatki in bodo lahko svoje informacije delili z različnimi zdravstvenimi ustanovami v EU. Poleg koristi za neposredno zdravstveno obravnavo pa bo EHDS raziskovalcem in upravljavcem omogočil in olajšal uporabo anonimiziranih podatkov za raziskave, spremljanje delovanja zdravstvenega sistema in razvoj novih terapij.
2.4 FINANČNA VZDRŽNOST ZDRAVSTVENEGA SISTEMA
Finančna vzdržnost zdravstvenega sistema je eden temeljnih pogojev za zagotavljanje stabilne, kakovostne in dostopne zdravstvene obravnave za vse prebivalce. Zagotavlja, da zdravstveni sistem ne učinkuje le kratkoročno, temveč da lahko v spreminjajočih se družbenih in ekonomskih okoliščinah dolgoročno ohranja svojo funkcijo. Ustrezno financiranje je ključno tudi za podporo razvoju, uvajanju inovacij in prilagajanju na demografske in epidemiološke trende.
Zadnje desetletje sta zaznamovala gospodarsko okrevanje po finančni in gospodarski krizi v letih 2009–2012, nato pa globok pretres zaradi pandemije covida-19, ki je zdravstvene sisteme postavil pred nove, intenzivne finančne pritiske. Po letu 2015 je Republika Slovenija postopoma povečevala izdatke za zdravstvo, pri čemer so skupni izdatki v letu 2023 dosegli 11,1 % BDP (ZZZS, 2025). Tako visok delež BDP je deloma posledica upada gospodarske aktivnosti med pandemijo covida-19, kar je začasno povečalo razmerje med izdatki za zdravstvo in BDP. V tem obdobju so k rasti izdatkov pomembno prispevali pandemični stroški, višji stroški dela, rast cen energentov in materialov ter povečana poraba zdravil. Kljub tej rasti je bila Republika Slovenija v letu 2022 pod povprečjem držav članic OECD38 glede izdatkov za zdravstvo na prebivalca, izraženih v pariteti kupne moči (OECD, 2023).
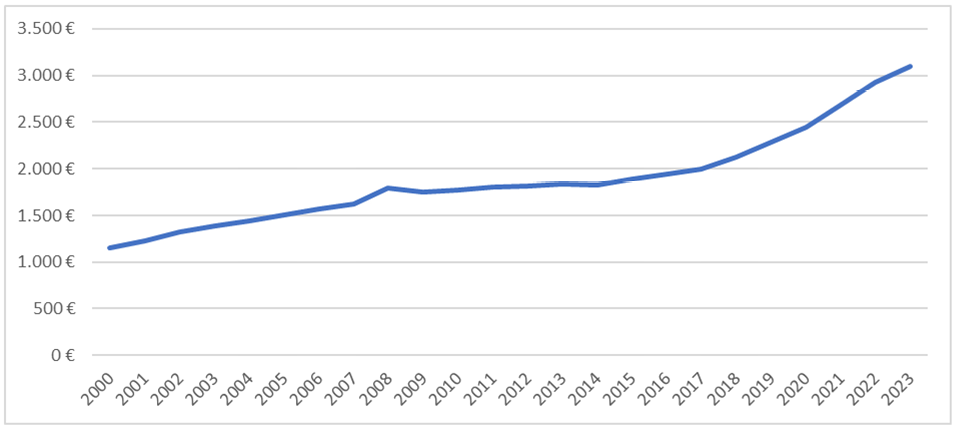
Slika 13: Časovna vrsta izdatkov za zdravstvo na prebivalca v Sloveniji po trenutnih cenah, popravljenih glede na kupno moč (vir: OECD, 2024)
Struktura financiranja ostaja podobna kot pred desetletjem: osrednji vir so prispevki za obvezno zdravstveno zavarovanje, ki še vedno krijejo večino stroškov prek ZZZS. Leta 2023 so sestavljali približno 90 % vseh prihodkov ZZZS. Delež javnih sredstev v vseh izdatkih za zdravstvo je znašal približno 74 %, delež zasebnih pa 26 %, kar pomeni rahlo zmanjšanje zasebnega deleža v primerjavi z obdobjem 2011–2014 (ZZZS, 2024). Delež neposrednih izdatkov gospodinjstev iz žepa ostaja v Republiki Sloveniji v primerjavi s preteklimi leti sorazmerno stabilen, z rahlim upadom v zadnjem obdobju (slika 13).
Slika 14: Časovna vrsta izdatkov iz žepa kot odstotek celotnih tekočih izdatkov za zdravstvo v Sloveniji in EU27 med letoma 2014 in 2021 (vir: OECD, 2023)
Ključni premik se je zgodil 1. januarja 2024, ko je bilo po več letih razprav in priprav ukinjeno dopolnilno zdravstveno zavarovanje. Nadomestil ga je nov obvezni zdravstveni prispevek v višini 35 evrov mesečno, kar je razbremenilo prebivalstvo nepredvidljivih stroškov iz žepa. Čeprav so dolgoročni učinki te spremembe še predmet spremljanja, gre za enega najpomembnejših sistemskih premikov v zadnjem desetletju.
Na ravni strukture javnih izdatkov je opazno, da večina sredstev še vedno pripade bolnišnični obravnavi, medtem ko delež izdatkov za preventivo, zdravstveni del dolgotrajne oskrbe in e-zdravje ostaja sorazmerno nizek. Sredstva, namenjena za zdravila, sestavljajo pomemben del vseh izdatkov, zlasti ob naraščajoči porabi za zdravila za kronične bolezni in onkološka zdravljenja.
Slika 15: Struktura javnih izdatkov za zdravstveno varstvo v Sloveniji v letu 2021 (vir: NIJZ, 2023)
Čeprav je bilo število delovno aktivnih prebivalcev v letu 2023 najvišje od osamosvojitve, demografske napovedi še vedno kažejo na postopno zmanjševanje delovno sposobnega prebivalstva v prihodnjih desetletjih, kar lahko dolgoročno pomeni izziv za stabilnost financiranja sistema zdravstvenega varstva. Hkrati je pomembno omeniti, da ZZZS namenja znaten delež svojih sredstev za kritje nadomestil zaradi odsotnosti z dela, kar dodatno obremenjuje finančno vzdržnost sistema. To odpira vprašanje dolgoročne finančne stabilnosti, še posebej ob večanju potreb po zagotavljanju ustrezne obravnave kroničnih pacientov.
2.5 ZDRAVSTVENO STANJE DELAVCEV
Podatki o zdravstvenem stanju delavcev v Republiki Sloveniji kažejo, da je pomembno ukvarjati se s problematiko odsotnosti z dela zaradi bolezni ali poškodbe oziroma absentizma, saj se je v zadnjih desetih letih delež koledarskih dni na zaposlenega povečal za približno 40 %. V povprečju je bilo v letu 2023 iz tega razloga vsak dan odsotnih več kot 50.000 zaposlenih, skupaj je bilo ugotovljenih 18,3 milijona dni odsotnosti. V istem letu so k začasni odsotnosti z dela največ prispevale bolezni (75 % dni) ter poškodbe in zastrupitve (17 % dni), in sicer 13 % poškodbe izven dela in 4 % poškodbe pri delu. Med boleznimi so najpogostejši razlog odsotnosti z dela bolezni mišično-skeletnega sistema in vezivnega tkiva. Pri tem velja omeniti, da je od skupnega števila dni nezmožnosti za delo 64 % porabljenih v daljših odsotnostih z dela zaradi bolezni ali poškodbe, ki so trajale več kot 30 dni, kar pomeni 6 % primerov. Delež odsotnosti z dela zaradi bolezni ali poškodbe je za polovico večji pri ženskah. Povečalo se je tako število oseb, ki so odsotne več kot leto dni (9529 v primerjavi z 8832 v letu 2023), kot tudi odhodki za nadomestila ZZZS, ki so znašali več kot 600 milijonov evrov v letu 2024 oziroma za 5,2 % več kot v letu 2023. Na odsotnost z dela zaradi bolezni in poškodb vplivajo številni dejavniki, kar presega okvire zdravstva in promocije zdravja na delovnem mestu, zato je nujno usklajeno delovanje različnih sektorjev družbe.
2.6 DIGITALIZACIJA ZDRAVSTVA
Digitalizacija zdravstva je v zadnjem desetletju postala ključni dejavnik pri zagotavljanju kakovostnih, varnih in dostopnih zdravstvenih storitev. Digitalne rešitve so nepogrešljive pri upravljanju zdravstvenih podatkov, komunikaciji med izvajalci zdravstvene dejavnosti in pacienti ter izboljšanju kakovosti in varnosti procesov zdravljenja. Čeprav je bila digitalizacija že pred leti prepoznana kot pomemben vidik modernizacije zdravstvenih sistemov, je pandemija covida-19 dodatno poudarila njeno ključno vlogo pri zagotavljanju odpornosti in prilagodljivosti zdravstvenega sistema.
V Republiki Sloveniji so bili v zadnjih letih doseženi pomembni koraki na področju digitalizacije zdravstva.
Ključne rešitve, ki so že v polnem teku, vključujejo:
– zVem – osrednji portal za dostop do osebnih zdravstvenih podatkov in dokumentacije, vključno z izvidi, napotnicami in naročili. Portal omogoča tudi dostop do elektronskih zdravstvenih kartonov in podatkov o cepljenju (MZ, 2022);
– PPOP – sistem za hiter dostop do ključnih podatkov o pacientu, ki so potrebni za obravnavo, namenjen zdravstvenim delavcem;
– eRecept – nacionalna rešitev za elektronsko predpisovanje in izdajanje zdravil, ki omogoča preprost dostop do predpisanih terapij in zmanjšuje administrativno breme za zdravstvene delavce;
– eNaročanje – sistem za elektronsko naročanje na zdravstvene storitve, ki omogoča boljše upravljanje terminov in zmanjšuje čakalne vrste;
– CRPP – enotni sistem za zbiranje in izmenjavo zdravstvenih podatkov o pacientih;
– ePosvet – elektronska komunikacija med zdravnikom družinske medicine in zdravnikom specialistom z namenom pridobitve mnenja zdravnika specialista;
– eRCO – sistem za zbiranje in spremljanje podatkov o cepljenju prebivalcev;
– Telekap – zdravniki specialisti Nevrološke klinike UKC Ljubljana nudijo podporo na daljavo drugim zdravstvenim ustanovam, in sicer 24 ur na dan vse dni v tednu.
Poleg navedenih rešitev so v Republiki Sloveniji v pripravi tudi številne nove rešitve, ki bodo dodatno prispevale k digitalizaciji zdravstvenega sistema:
– eKarton – digitalna različica zdravstvene kartoteke, ki združuje vse zdravstvene informacije pacienta na enem mestu, kar bo omogočalo hitrejši in varnejši dostop do podatkov;
– eTTL – digitalni sistem za spremljanje pacientovih vitalnih znakov v bolnišnicah (MZ, 2022);
– C-PACS – centralni sistem za shranjevanje slikovnih diagnostičnih preiskav in dostop do njih, ki bo omogočal takojšen dostop do slikovnih podatkov v različnih zdravstvenih ustanovah;
– robotizirana priprava, shranjevanje in razdeljevanje zdravil;
– avtomatizirani razporedi zdravstvenih delavcev;
– Nacionalni register zdravil;
– centralna rešitev za prepoznavo govora za celoten zdravstveni sektor;
– platforma za pregled nad strateškimi podatki zdravstva.
Poleg nacionalnih projektov je pomemben korak tudi uvedba EHDS, ki omogoča enoten, varen in interoperabilen dostop do zdravstvenih podatkov na območju celotne EU (Evropska komisija).
2.7 KOMUNICIRANJE V ZDRAVSTVU
Najnovejša raziskava Komuniciranje v zdravstvu v Sloveniji skozi prizmo ključnih deležnikov (2025) potrjuje, da zdravstveno komuniciranje še ni sistemsko umeščeno v strukture zdravstvenega sistema, kar ovira njegovo strateško vlogo in celostno učinkovitost. Zaposleni v zdravstvu, vključno z vodstvom in komunikatorji, opozarjajo na pomanjkanje usposobljenega kadra, podpore vodstva in ustreznih pogojev za komuniciranje s pacienti ter v timih, pri čemer je sistematično izobraževanje pomanjkljivo, profesionalni komunikatorji pa so (pre)redko vključeni v strateško načrtovanje.
Pandemija covida-19 je razkrila dodatne sistemske pomanjkljivosti, vključno z nezadostno zdravstveno pismenostjo, ki otežuje razumevanje zdravstvenih informacij in sodelovanje s sistemom, ter pospešeno digitalizacijo, ki prinaša priložnosti, a tudi izzive, kot so infodemija in širjenje dezinformacij. Te okoliščine spodkopavajo zaupanje javnosti in učinkovitost zdravstvenega sistema. Neustrezna strateška umeščenost komuniciranja v zdravstvenih ustanovah povzroča pomanjkljivo koordinacijo, omejuje interdisciplinarno sodelovanje in zmanjšuje celostno odzivnost sistema na zdravstvene izzive. Posebej zaskrbljujoče so vrzeli v kriznem komuniciranju: 71 % izvajalcev zdravstvene dejavnosti nima formalno pripravljenega kriznega načrta, pogosto niso določeni govorci, primanjkuje pa tudi usposobljenih kadrov za ustrezno ukrepanje v času kriz, kar resno ogroža odzivnost sistema in zaupanje javnosti. Ocene SZO iz leta 2017 so Republiki Sloveniji na področju kriznega komuniciranja prisodile samo tri od petih točk; poudarile so pomanjkanje vnaprej pripravljenih načrtov, usposobljenih govorcev, neustrezno koordinacijo z mediji in odsotnost enotnih sporočil. Pandemija covida-19 je sicer okrepila zavedanje o nujnosti učinkovitega komuniciranja, saj so izvajalci zdravstvene dejavnosti okrepili javno in interno komuniciranje, kar je poudarilo ključno vlogo profesionalnih komunikatorjev, a hkrati razkrilo pomanjkljivosti v pravočasni pripravi, opredelitvi pristojnosti in zagotavljanju kadrovske podpore.
3. ZDRAVJE KOT SKUPNA VREDNOTA
3.1 POSLANSTVO, VIZIJA IN VREDNOTE ZDRAVSTVENEGA SISTEMA V REPUBLIKI SLOVENIJI
Poslanstvo države na področju zdravstvenega sistema je ustvarjanje okolja za čim več zdravja in dobrega počutja vseh prebivalcev na trajnostni način z upoštevanjem zelenega prehoda, kakovosti zdravstvenih storitev, uporabe sodobnih zdravstvenih tehnologij, digitalnih rešitev in optimalne podpore UI.
To vključuje zavezanost k zagotavljanju pravičnega, dostopnega, kakovostnega in učinkovitega zdravstvenega varstva vsem prebivalcem prek:
– krepitve in varovanja zdravja prebivalcev za preprečevanje bolezni, poškodb in prezgodnje smrti,
– zdravljenja, rehabilitacije in reintegracije obolelih in poškodovanih,
– spodbujanja, motiviranja in vzpostavljanja podpornega okolja za zagotovitev zdravih življenjskih navad,
– izenačevanja možnosti optimalnega in pravičnega dostopa do celovite zdravstvene obravnave ter
– upravljanja zmogljivosti javne zdravstvene službe na način, ki podpira trajnostni razvoj zdravstvenega sistema s poudarkom na zelenem prehodu.
Univerzalnost, solidarnost, enakost, pravičnost financiranja, dostopnost, kakovost in varnost zdravstvene obravnave ostajajo poglavitne vrednote sistema zdravstvenega varstva tako pri nas kot v drugih državah EU.
Eden ključnih izzivov je, kako ozavestiti in opolnomočiti posameznika in vse ključne institucije, ki lahko s svojim ukrepanjem in aktivnostmi prispevajo k izboljšanju zdravja in zmanjševanju neenakosti v zdravju. Samo informiran in opolnomočen posameznik lahko prevzame odgovornost za svoje lastno zdravje; delodajalec zagotovi varne in zdrave delovne pogoje v tvornem sodelovanju; lokalna skupnost ustvari pogoje za kakovostno življenje; nevladna organizacija v svoji vlogi izvajalca in zagovornika zdravja in pravic bolnikov prispeva k pogojem za bolj zdrav način življenja in bolj odziven zdravstveni sistem; država s svojimi politikami in zakonodajo na področju zagotavljanja socialne varnosti, zaposlovanja, okolja, stanovanjske politike, vzgoje in izobraževanja, prometa, kmetijstva in davkov ter z zagotavljanjem dostopnega, varnega, učinkovitega in kakovostnega zdravstvenega varstva prispeva k boljšemu zdravju prebivalstva. Pristop zdravje v vseh politikah je treba upoštevati pri načrtovanju politik na vseh ravneh in v vseh resorjih.
Do leta 2035 bodo država in lokalne skupnosti nadaljevale ustvarjanje zdravju naklonjenega življenjskega okolja ter vzpostavitev pogojev za udejanjanje osebne odgovornosti za zdravje in vključevanje čim več ljudi v bolj zdrav način življenja. MZ bo v sodelovanju z drugimi resorji in NIJZ še naprej posodabljalo promocijske in preventivne ukrepe v celotnem življenjskem obdobju, prilagojene različnim starostnim skupinam. Skupaj z izvajalci zdravstvene dejavnosti in ZZZS bo nadaljevalo utrjevanje in krepitev temeljne vloge primarnega zdravstvenega varstva v zdravstvenem sistemu, tudi z namenom večje povezanosti z izvajalci zdravstvene dejavnosti na sekundarni ravni po končani regionalizaciji sekundarne ravni. Država bo ob vzpostavljeni mreži terciarnih ustanov skrbela za vpeljavo najsodobnejših metod zdravljenja za ohranitev razvoja zdravstvenega sistema in vpetosti v mednarodni prostor. Po vzpostavitvi strukture samostojnega JZZ za NMP in zastavljeni fazni nadgradnji bodo MZ, izvajalci NMP in izvajalci usposabljanj na področju NMP posebno skrb namenili izpopolnitvi kadrovskih potreb in usposabljanju za optimalno delovanje urgentne zdravstvene dejavnosti. V skladu z razvojem vseh ravni zdravstvenega varstva bodo pristojni državni organi in izvajalci zdravstvene dejavnosti zagotavljali uravnotežen razvoj področij medicinskih pripomočkov, zdravil, laboratorijske dejavnosti in drugih področij.
Tak razvoj zdravstvenega sistema bo omogočil večjo odprtost za sprotno vpeljavo informacijskih, tehnoloških in digitalnih rešitev, vključno z modeli UI.
Za dosego razumevanja in zagotavljanja zdravja kot univerzalne in prve vrednote so potrebni razumevanje, podpora in sodelovanje vseh resorjev, zato je medsektorsko delovanje pri ukrepih prvi pogoj za dosego zastavljenih ciljev.
Z ukrepi in spremembami do leta 2035 je treba neposredno ali posredno izboljševati odpornost zdravstvenega sistema tudi v izrednih razmerah, kot so pandemije in naravne nesreče, ter pripraviti sistem na izzive sodobne družbe, kot so staranje prebivalstva, kronične bolezni, podnebne spremembe in zagotavljanje kibernetske varnosti. Odporen in stabilen zdravstveni sistem mora biti sposoben hitro prilagajati se spremembam, nemoteno delovati v času kriz, hitro okrevati po izrednih razmerah in se vrniti v normalno delovanje ter neprekinjeno zagotavljati osnovne in nujne zdravstvene obravnave.
S spremembami na področju upravljanja in organizacije zdravstvenega varstva bo v zdravstvenem sistemu zagotovljena večja učinkovitost in omogočeno hitrejše odzivanje na potrebe pacientov. Z boljšim upravljanjem bodo zagotovljeni tudi privlačnejši pogoji dela, bolj pravična porazdelitev plačil za opravljeno delo ter posledično večje zadovoljstvo zaposlenih.
Z načrtovanjem kadrovskih in materialnih virov bo zagotovljena boljša dostopnost, vzdržnost in stabilnost zdravstvenega sistema, z uravnoteženo usposobljenostjo in pridobljenimi kompetencami pa bolj kakovostna in varna obravnava pacientov. Vzpostavljeni bodo mehanizmi poročanja o varnostnih incidentih in merjenja kakovosti zdravstvene obravnave in zdravstvenih izidov, ki se bodo izboljševali s prenosom dobrih praks med izvajalci zdravstvene dejavnosti.
V celotnem obdobju se bo nadaljevala prenova plačilnih modelov in analiza učinkov uvedenih sprememb. Financiranje bo v največji mogoči meri temeljilo na stroških izvajalcev zdravstvene dejavnosti, plačilni modeli pa bodo izvajalce motivirali k izvajanju zdravstvenih obravnav, ki jih pacienti najbolj potrebujejo.
V sistem zdravstvenega varstva bodo umeščene centralne rešitve, ki bodo omogočale čim bolj preprosto in hitro, predvsem pa varno izmenjavo podatkov o zdravju in zdravljenju. Digitalizacija in UI lahko nudita pomembno podporo vsem ostalim procesom v zdravstvu, zagotavljata večjo preglednost podatkov in njihovo pravilnost, pripomoreta k administrativnim razbremenitvam zaposlenih v zdravstvenem sistemu, zvišujeta kakovost in zanesljivost izvajanja in beleženja zdravstvenih obravnav, boljše upravljanje zmogljivosti v zdravstvu in zniževanje stroškov.
MZ in izvajalci zdravstvene dejavnosti bodo s spodbujanjem odprte in pregledne komunikacije na vseh ravneh ustvarili okolje, v katerem se bodo zaposleni in pacienti počutili varno. Ob tem bodo krepili odgovornost pacientov za lastno zdravje ter odgovornost zaposlenih za zagotavljanje kakovostne in varne zdravstvene obravnave.
GLAVNI CILJI DO LETA 2035
1. Odporen, trajnosten in stabilen sistem zdravstvenega varstva.
2. Medgeneracijsko prilagojeno podporno okolje za zdravo življenje v vseh življenjskih obdobjih.
3. Prožen sistem zdravstvenega varstva za učinkovito rabo sodobnih zdravstvenih tehnologij, racionalno uporabo digitalnih rešitev in optimalno umestitev UI.
4. Odprta komunikacija za zagotavljanje varnega okolja in krepitev odgovornosti zaposlenih v zdravstvu in pacientov.
5. Prehod v nizkoogljični zdravstveni sistem in zagotavljanje enakih pogojev za vse izvajalce zdravstvene dejavnosti.
Glavni cilji slovenskega zdravstvenega sistema temeljijo na ključnih vrednotah in prednostnih nalogah, ki bodo zagotavljale pravično, dostopno, kakovostno in učinkovito zdravstveno obravnavo za vse prebivalce. Usmerjeni so v zagotavljanje zdravega okolja, zmanjševanje neenakosti, promocijo zdravja, krepitev odgovornosti pacientov za lastno zdravje, skrb zaposlenih za zagotavljanje kakovostne, varne in dostojne zdravstvene obravnave, preprečevanje bolezni, optimizacijo zdravstvenega sistema, spodbujanje inovacij, uvedbo digitalizacije in rešitev UI ter zmanjševanje ogljičnega odtisa za zeleni prehod. Upoštevajo tako izzive, s katerimi se sooča zdravstvo danes, kot tudi priložnosti za prihodnost.
Odporen, trajnosten in stabilen sistem zdravstvenega varstva
Odporen, trajnosten in stabilen sistem zdravstvenega varstva je temeljni cilj sodobne zdravstvene politike. Gre za sistem, ki zagotavlja visoko stopnjo pripravljenosti, odpornosti in odzivnosti na zdravstvene, demografske in okoljske izzive, hkrati pa ohranja nemoteno in kakovostno izvajanje zdravstvenih storitev v vseh okoliščinah. Odporen sistem zdravstvenega varstva je sposoben učinkovitega kriznega upravljanja, prožne organizacije dela ter hitrega prilagajanja s pomočjo digitalnih orodij in podatkovno podprtega odločanja.
Trajnost sistema temelji na dolgoročno vzdržnem financiranju, strateškem upravljanju človeških virov ter krepitvi preventivnih in promocijskih dejavnosti za izboljšanje zdravja prebivalstva. V ospredju so zagotavljanje zadostnega števila ustrezno usposobljenih zdravstvenih delavcev in zdravstvenih sodelavcev, vlaganje v njihove delovne pogoje, infrastrukturo in opremo ter razvoj kompetenc in spodbujanje inovacij in digitalizacije. Posebna pozornost je namenjena pravični in učinkoviti uporabi zmogljivosti in zmanjševanju neenakosti pri dostopu do zdravstvenih storitev.
Stabilnost sistema zdravstvenega varstva se izraža v predvidljivosti, zanesljivosti in nepretrganosti delovanja. Ta temelji na jasno določenih prednostnih nalogah, preglednem upravljanju, odgovornem financiranju in ohranjanju zaupanja javnosti. Stabilen sistem omogoča enakopraven dostop do pravočasnih, varnih in kakovostnih zdravstvenih storitev za vse prebivalce, ne glede na njihov socialnoekonomski status, starost, spol, kraj bivanja ali druge socialne ali demografske značilnosti.
Cilj zdravstvene politike je zato vzpostaviti sistem zdravstvenega varstva, ki bo omogočal pogoje za neprekinjeno delovanje in bo dolgoročno odporen proti kriznim razmeram, trajnosten v svojem razvoju ter stabilen v zagotavljanju enakopravne, kakovostne in učinkovite zdravstvene obravnave za celotno prebivalstvo.
Medgeneracijsko prilagojeno podporno okolje za zdravo življenje v vseh življenjskih obdobjih
Medgeneracijsko prilagojeno podporno okolje zagotavlja temelje za zmanjševanje neenakosti v zdravju, večjo socialno kohezijo in vzpostavitev družbe, ki krepi zdravje in dobrobit svojih prebivalcev v vseh življenjskih obdobjih. Takšno okolje mora podpirati zdrav razvoj otrok in mladostnikov, zagotavljati pogoje za zdravo, produktivno in aktivno življenje odraslih ter omogočati kakovostno, dostojno in varno staranje. Poseben poudarek je na odpravljanju socialnih, ekonomskih in regionalnih neenakosti, ki vplivajo na zdravje, ter na zagotavljanju enakih možnosti za vse generacije.
Za dosego tega cilja je nujno vzpostaviti tesno sodelovanje med različnimi sektorji – zdravstvo, socialno varstvo, dolgotrajna oskrba, izobraževanje, delo, okolje, promet in prostorsko načrtovanje – ter spodbujati skupne ukrepe, ki prispevajo k zdravemu življenjskemu slogu in preprečevanju bolezni. Pomembna usmeritev je razvoj podpornih skupnosti in lokalnih okolij, ki omogočajo dostop do zdravstvenih, socialnih in izobraževalnih storitev ter spodbujajo medsebojno solidarnost in medgeneracijsko povezovanje.
Ključni poudarki so krepitev preventivnih dejavnosti, promocija telesne aktivnosti, zdrave prehrane, duševnega zdravja in aktivnega staranja, pa tudi ustvarjanje pogojev za aktivno sodelovanje prebivalcev v vseh življenjskih obdobjih v družbi. Trajnostno oblikovanje bivalnega in delovnega okolja, digitalna podpora in inovativni pristopi k skrbi za zdravje dodatno prispevajo k večji odpornosti in prilagodljivosti sistema.
Prožen sistem zdravstvenega varstva za učinkovito rabo sodobnih zdravstvenih tehnologij, racionalno uporabo digitalnih rešitev in optimalno umestitev UI
Zdravstveni sistem mora biti prožen in zmožen odgovornega odziva na hitro spreminjajoče se tehnološke, organizacijske in družbene okoliščine. Tak sistem mora zagotavljati učinkovito uvajanje in uporabo sodobnih zdravstvenih tehnologij, ki izboljšujejo kakovost diagnostike, zdravljenja, rehabilitacije in zdravstvene obravnave pacientov, hkrati pa prispevajo h gospodarni rabi zmogljivosti in povečanju učinkovitosti zdravstvenega varstva.
Poseben poudarek je na razvoju in racionalni uporabi digitalnih rešitev, ki omogočajo varno, zanesljivo in uporabniku prijazno podporo pri izvajanju zdravstvenih storitev, izboljšujejo dostop do informacij in krepijo povezovanje med različnimi ravnmi zdravstvenega sistema. Digitalizacija mora biti usmerjena k zmanjševanju administrativnih bremen, krepitvi podpore zdravstvenemu kadru, izboljšanju zdravstvenih izidov in povečanju zadovoljstva pacientov.
Ključna sestavina tega cilja je tudi optimalna in etična umestitev UI v zdravstveni sistem. UI mora biti uporabljena na način, ki povečuje kakovost odločanja, podpira klinično prakso in krepi varnost pacientov, ob tem pa spoštuje najvišje etične standarde, varuje človekove pravice, zasebnost in varstvo osebnih podatkov. Njena uporaba mora temeljiti na transparentnosti, zaupanju javnosti in stalnem vrednotenju učinkov.
Odprta komunikacija za zagotavljanje varnega okolja in krepitev odgovornosti zaposlenih v zdravstvu in pacientov
V zdravstvenem sistemu je nujno vzpostaviti jasno, pregledno in strukturirano komunikacijo, vsak dan in vsak trenutek. Posebna komunikacija je potrebna v izrednih ali kriznih razmerah, za kar morajo imeti izvajalci zdravstvene dejavnosti vnaprej razvite in vzpostavljene standardizirane postopke kriznega komuniciranja, ki zagotavljajo pravočasno in verodostojno obveščanje javnosti, zaposlenih in pacientov v razmerah, kot so epidemije, naravne nesreče ali druge izredne razmere.
Na ravni vsakodnevne prakse je ključna neposredna in razumljiva komunikacija med zdravstvenimi delavci in pacienti glede zdravstvenega stanja, diagnoz, možnosti zdravljenja in pričakovanih izidov. Pacienti morajo imeti dostop do popolnih informacij, izraženih v razumljivem jeziku, da lahko sprejemajo informirane odločitve in prevzemajo aktivno vlogo v procesu zdravljenja.
Odprta komunikacija zahteva tudi zavzetost vseh zaposlenih v zdravstvu, ki morajo redno izmenjevati informacije med seboj, se vključevati v timsko delo ter prevzemati odgovornost za jasen prenos informacij pacientom. S tem se povečuje varnost obravnave, zmanjšuje možnost incidentov in krepi zadovoljstvo pacientov.
Obenem je cilj spodbujati odgovornost pacientov za lastno zdravje: zavedati se moramo, da vsak sam lahko za lastno zdravje naredi veliko. Pri tem je treba upoštevati priporočila strokovnjakov, se udeleževati presejalnih programov, aktivno sodelovati tako pri zdravljenju in rehabilitaciji kot tudi pri vrednotenju učinkov zdravljenja. Pomembno je, da se zavedamo, da je učinkovitost delovanja zdravstvenega sistema odvisna tudi od nas samih, in da se do zdravljenja in terminov zdravljenja obnašamo odgovorno in spoštljivo.
Tako zasnovana odprta komunikacija ne pomeni samo izboljšanja odnosov in gradnje zaupanja, temveč vzpostavitev sistema, v katerem so informacije jasne, dostopne in pravočasne, odgovornosti jasno razdeljene, varnost pacientov pa postavljena v središče.
Prehod v nizkoogljični zdravstveni sistem in zagotavljanje enakih pogojev za vse izvajalce zdravstvene dejavnosti
Cilj zdravstvene politike je doseči nizkoogljičnost celotnega zdravstvenega sistema ter s tem prispevati k varovanju okolja, javnega zdravja in trajnostnemu razvoju družbe. Zdravstveni sistem kot pomemben porabnik energije, materialov in naravnih virov mora aktivno zmanjševati svoj ogljični odtis ter uvajati rešitve, ki spodbujajo odgovorno rabo virov, energijsko učinkovitost in krožno gospodarstvo.
Za dosego zelenega zdravstvenega sistema so potrebni sistematično uvajanje ukrepov na vseh ravneh: zmanjšanje porabe energije in prehod na obnovljive vire, trajnostna gradnja in prenova zdravstvenih objektov, zmanjšanje količine odpadkov in ustrezno ravnanje z njimi, optimizacija prevoza pacientov, zaposlenih in materialov ter spodbujanje trajnostnih oblik mobilnosti.
Ključna je tudi trajnostna nabavna politika, ki upošteva celoten življenjski cikel medicinske in informacijske opreme, zdravil in drugih materialov. To pomeni spodbujanje uporabe okolju prijaznejših izdelkov, zmanjševanje enkratne plastike, učinkovito rabo zdravil in uvajanje digitalnih rešitev, ki zmanjšujejo administrativno obremenitev.
Poseben poudarek je na ozaveščanju in usposabljanju zaposlenih, da pri svojem delu upoštevajo trajnostna načela, in na vključevanju pacientov v kulturo odgovornega ravnanja z viri. S tem zdravstveni sistem prispeva k večji okoljski ozaveščenosti družbe in krepitvi skupne odgovornosti za varovanje okolja.
Nizkoogljičnost zdravstvenega sistema ne pomeni le zmanjševanja vpliva na podnebne spremembe, temveč tudi večjo odpornost zdravstvenih ustanov na energetske in okoljske izzive, dolgoročne prihranke in izboljšanje kakovosti okolja, v katerem živijo pacienti in zaposleni.
1) Enakopraven in pravočasen dostop do zdravstvene obravnave
Zagotavljanje enakih možnosti za vse – ne glede na socialni položaj, starost, kraj bivanja ali druge socialne ali demografske značilnosti.
2) Varno in učinkovito zdravstvo
Kakovost storitev, varnost pacientov in nenehno izboljševanje.
3) Zdravstveni timi, ki zmorejo in ostajajo
Kadrovska strategija, izobraževanje in usposabljanje, motivacija in dobrobit zaposlenih.
4) Zdravstvo v času preizkušenj – krepitev odpornosti in pripravljenosti
5) Javno zdravje kot temelj zdrave družbe
Preventiva, promocija zdravja in krepitev zdravih življenjskih slogov.
6) Na pacienta osredotočena zdravstvena obravnava
Pacientove pravice in odgovornost, informiranost in soustvarjanje zdravstvene obravnave.
7) Celostna podpora po zaključeni zdravstveni obravnavi
Rehabilitacija, socialno varstvo dolgotrajna oskrba in reintegracija v družbo.
8) Digitalne rešitve in uporaba UI
Digitalizacija, e-zdravje, podatkovna podpora in inovativne tehnologije.
9) Zdravstvo, ki raste z znanjem
Raziskave, razvoj, inovacije in sodelovanje z akademskim okoljem.
10) Vzdržno vlaganje v zdravstveni sistem
Financiranje, investiranje, transparentnost, učinkovitost in dolgoročna stabilnost.
11) Učinkovito in strateško vodenje in upravljanje JZZ
Upravljanje, odgovornost, podatkovna podpora in strateško odločanje.
Okoljska trajnost, prilagajanje demografskim spremembam in odpornost sistema.
13) Vključevanje javnosti in odprta komunikacija
Kultura odprtega, vključujočega in strokovno podprtega komuniciranja v zdravstvu, ki krepi zaupanje.
4.1 ENAKOPRAVEN IN PRAVOČASEN DOSTOP DO ZDRAVSTVENE OBRAVNAVE
4.1.1 ZDRAVSTVENA DEJAVNOST NA PRIMARNI RAVNI
Kratek opis stanja in priložnosti
Zdravstvena dejavnost na primarni ravni je temelj učinkovitega zdravstvenega sistema. Njena ključna vloga je v zagotavljanju celovite in kontinuirane obravnave pacientov, pri čemer mora delovati kot vstopna točka v zdravstveni sistem in ohraniti vlogo osrednjega koordinatorja zdravstvene obravnave. Ključ do vzdržne zdravstvene dejavnosti na primarni ravni je v njeni sposobnosti učinkovitega povezovanja z drugimi ravnmi zdravstvene dejavnosti, socialnim varstvom in lokalnim okoljem. Strategija razvoja zdravstvene dejavnosti na primarni ravni do leta 2031 predvideva trajnosten razvoj tega področja, ki temelji na mednarodno priznanih dobrih praksah, digitalizaciji, vlaganjih v kadre in infrastrukturo, krepitvi raziskovalne dejavnosti in aktivnem vključevanju lokalnih skupnosti. Takšen celovit način, ki povezuje zdravstvene službe, lokalne skupnosti in druge ključne partnerje, bo omogočil kakovostno, odzivno in dolgoročno vzdržno zdravstveno varstvo za vse prebivalce v Republiki Sloveniji ter pomagal pri soustvarjanju odpornega in trajnostnega sistema primarnega zdravstvenega varstva, ki dolgoročno podpira zdravo in aktivno skupnost ter zmanjšuje neenakosti v zdravju.
1. Izvajanje Strategije razvoja zdravstvene dejavnosti na primarni ravni do leta 2031 in po letu 2031 sprejetje nove strategije,
2. tesnejše povezovanje med lokalnim okoljem in primarnim zdravstvenim varstvom,
3. aktivno zmanjševanje absentizma ter ozaveščanje o problematiki opravljanja dela v času bolezni ali zmanjšane delazmožnosti, zlasti skozi preventivne dejavnosti, zdravstveno vzgojo in svetovanje v okviru primarnega zdravstvenega varstva,
4. spodbujanje partnerskega odnosa med ravnmi prek formaliziranih strokovnih poti,
5. sprejetje celovite strategije razvoja zobozdravstva v Republiki Sloveniji.
Povezava ukrepov z glavnimi cilji resolucije
Optimizacija povezovanja z drugimi ravnmi zdravstvene dejavnosti bo pripomogla k trajnostnemu sistemu, ki bo učinkovit in odziven. Primarna raven zdravstvene dejavnosti sodeluje z vsemi generacijami na promocijskem in preventivnem področju, prav tako pa v sodelovanju z drugimi ravnmi zdravstvene dejavnosti izvaja tudi presejalne programe. Z digitalnimi orodji in UI bo dosežena integracija v sisteme drugih ravni zdravstvene dejavnosti, obenem pa se bo še naprej krepila strokovnost primarnega sektorja. Strokovno in empatično komunikacijo med zdravstvenimi delavci na primarni ravni in pacienti je treba okrepiti z namenom boljšega informiranja pacientov, zmanjšanja njihovega strahu ter učinkovitejšega usmerjanja v zdravstvenem sistemu. Hitra in dostopna obravnava na primarni ravni zdravstvene dejavnosti prav tako zmanjša število napotitev na zahtevnejše in včasih nepotrebne obravnave na višjih ravneh ter s tem zmanjša okoljske obremenitve.
4.1.2 SPECIALISTIČNA AMBULANTNA IN BOLNIŠNIČNA DEJAVNOST NA SEKUNDARNI RAVNI
Kratek opis stanja in priložnosti
Specialistične ambulantne storitve v okviru mreže javne zdravstvene službe nudijo JZZ na vseh ravneh zdravstvene dejavnosti in koncesionarji. To po eni strani zagotavlja boljšo regionalno dostopnost, po drugi strani pa lahko siromaši strokovnost obravnave, saj zaposleni v specialističnih ambulantah, ki niso del bolnišnic, opravljajo samo storitve, ki ne zahtevajo bolnišničnega zdravljenja. Specialist izven bolnišnice se redkeje srečuje z zahtevnimi diagnozami, urgentnimi stanji in naprednimi postopki, zato postopno izgublja veščine njihovega reševanja. Manj sodeluje v timih, raziskavah in izobraževanju.
Bolnišnična obravnava se izvaja v splošnih in specialnih bolnišnicah, v dveh UKC in pri izvajalcih zdravstvene dejavnosti s koncesijo. Vrsta in obseg storitev sta pogosto rezultat kadrovske strukture pri izvajalcu zdravstvene dejavnosti, ne pa resničnih potreb pacientov. Slednje je posledica nesistematičnega podeljevanja programov bolnišnicam in razpisovanja koncesij. Rezultat je neenakomerna razporejenost programov in storitev ter s tem razlike v dostopnosti. Ta je slabša v nekaterih manjših krajih in na obmejnih območjih, pa tudi v dveh največjih urbanih središčih, ki nimata samostojnih splošnih bolnišnic na sekundarni ravni zdravstvene dejavnosti, ampak je sekundarna dejavnost del terciarne dejavnosti in tako odvisna od obsega priliva najzahtevnejših pacientov iz vse Republike Slovenije.
Zakon o spremembah in dopolnitvah Zakona o zdravstveni dejavnosti (Uradni list RS, št. 32/25; v nadaljnjem besedilu: ZZDej-N) na tem področju predvideva več sprememb, od vključevanja vseh delavcev v neprekinjeno zdravstveno varstvo do sprejema pravilnika, ki bo določal kadrovske in prostorske zahteve za izvajanje bolnišnične dejavnosti.
S ciljem zagotoviti kakovostno, varno, dostopno in strokovno podprto bolnišnično zdravljenje in specialistične storitve, ki temeljijo na sodobnih kliničnih standardih, multidisciplinarnosti in povezovanju med ravnmi zdravstvene dejavnosti, bo v letu 2026 postavljena mreža javne zdravstvene službe na sekundarni ravni zdravstvene dejavnosti, ki bo upoštevala regionalno dostopnost in potrebe pacientov. V naslednjih letih se bodo zmogljivosti na terenu postopoma približevale in prilagajale postavljeni mreži.
1. Jasna opredelitev vlog splošne bolnišnice, specialne bolnišnice ali UKC in storitev, ki se opravljajo v posameznih vrstah bolnišnic,
2. postopen prenos specialistične ambulantne zdravstvene dejavnosti iz zdravstvenih domov na bolnišnice, ki bodo del storitev opravljale v dislociranih ambulantah v manjših krajih za zagotovitev ustrezne dostopnosti,
3. spodbujanje sodelovanja med bolnišnicami in zdravstvenimi domovi ter združevanja JZZ na posameznih področjih, tako strokovnih kot poslovnih,
4. sodelovanje MZ in NIJZ z ZZZS pri določanju pogodbenega obsega programa JZZ,
5. zakup zdravstvenih storitev pri izvajalcih zdravstvene dejavnosti v skladu s potrebami pacientov,
6. uvedba smernic napotovanja in obravnave za najpogostejše diagnoze,
7. vzpostavitev mobilnih specialističnih timov.
Povezava ukrepov z glavnimi cilji resolucije
Z vzpostavljanjem povezav med zdravstvenimi ustanovami in jasno opredelitvijo potreb pacientov bo upravljanje sistema postalo bolj preprosto, odziv na spremembe, varnostne grožnje in izzive pa bo lahko hitrejši.
Optimizacija mreže zdravstvene dejavnosti se prepleta z glavnimi cilji resolucije. Z optimizacijo mreže se vzpostavljajo ustrezni temelji za izboljšani sistem uvajanja novih zdravstvenih tehnologij in hkrati zmanjšujejo potrebe po prevozu pacientov v oddaljene ustanove. Dvig strokovnosti in celostna obravnava bosta zmanjšala potrebno število obiskov, hkrati pa bo izkoriščenost obstoječih zmogljivosti boljša. Oboje bo prispevalo k zniževanju ogljičnega odtisa in zmanjševanju porabe energije.
4.1.3 ZDRAVSTVENA DEJAVNOST NA TERCIARNI RAVNI
Kratek opis stanja in priložnosti
Terciarna zdravstvena dejavnost je v slovenskem zdravstvenem sistemu najvišja raven zdravstvene obravnave. Gre za področja, kjer se izvajajonajzahtevnejše, specializirane in tehnološko podprte storitve. V terciarnih ustanovah potekatavisoko specializirana diagnostika in zdravljenje redkih, kompleksnih in življenjsko ogrožajočih bolezni. Opredeliti je treba ločitev izvajanja storitev na sekundarni in terciarni ravni ter primerno urediti financiranje slednje.
Pomemben del terciarne dejavnosti je znanstvenoraziskovalno in pedagoško delo. Zdravstveni delavci in sodelavci so vključeni v številne nacionalne in mednarodne raziskovalne projekte. Ustanove zagotavljajo praktično izobraževanje študentom različnih fakultet in podiplomsko izobraževanje za različne poklicne skupine zdravstvenih delavcev. Sodelujejo tudi pri vzpostavljanju slovenskih nacionalnih smernic in doktrine zdravljenja.
Zagotoviti je treba terciarne ustanove z visoko usposobljenimi strokovnjaki različnih specialnosti, ki so tesno vpeti v mednarodno raziskovanje in inovacije, s prostori in opremo, ki tem strokovnjakom omogočajo prenos najsodobnejših načinov zdravljenja v Republiki Sloveniji. Smiselno je, da se te ustanove ukvarjajo z zdravljenjem najtežjih in najbolj kompleksnih pacientov ter so razbremenjene skrbi za paciente z bolj obvladljivimi kroničnimi in akutnimi boleznimi, ki se lahko obravnavajo na sekundarni ravni zdravstvene dejavnosti. Terciarne ustanove morajo biti enako dosegljive vsem prebivalcem Republike Slovenije, ne glede na njihovo lokacijo.
Posebno pozornost je treba nameniti sodelovanju s fakultetami. Oblikovati je treba model, ki bo omogočal prehod strokovnjakov, raziskovalcev in študentov med kliničnimi in učnimi okolji.
Pripraviti je treba celovit načrt razvoja terciarne dejavnosti, vključno z opremo, kadri in infrastrukturo. Jasno je treba opredeliti seznam terciarnih zdravstvenih storitev in vzpostaviti sistem spremljanja stroškov teh storitev po pacientih. Vzpostaviti je treba sistem financiranja terciarne dejavnosti, saj povprečenje zaradi zahtevnosti in raznolikosti pacientov in njihovih stanj na terciarni ravni pogosto ne odraža resničnih stroškov.
Sodelovanje strokovnjakov terciarne ravni s splošnimi in specialnimi bolnišnicami prispeva k strokovnosti obravnave, zmanjša potrebe po prevozih pacientov in zmanjša potrebno število pregledov in preiskav. Sodelovanje mora potekati tako prek gostovanj terciarnih specialistov v specialnih in splošnih bolnišnicah in izpopolnjevanja sekundarnih specialistov v terciarnih ustanovah kot tudi z uporabo sodobnih informacijskih rešitev, kot so telemedicinski konzilij in e-posvet.
1. Spodbujanje povezovanja s sekundarno ravnjo,
2. spodbujanje gostovanja strokovnjakov terciarne ravni v regijskih bolnišnicah,
3. spodbujanje konzultacij prek telekomunikacijskih sredstev,
4. vzpostavitev seznama terciarnih storitev,
5. oblikovanje novega sistema financiranja terciarne dejavnosti,
6. spodbujanje uveljavitve izsledkov nacionalnih in mednarodnih študij in raziskav,
7. povečevanje nacionalnih in evropskih sredstev za raziskave in razvoj.
Povezava ukrepov z glavnimi cilji resolucije
Povezanost vrhunskih strokovnjakov in dobro podporno okolje omogočata uporabo najsodobnejših tehnologij za zdravljenje, pa tudi za raziskave in prenos znanj. Terciarna raven je generator znanja in kompetenc za vse ravni zdravstvenega varstva in je temelj za sodoben, inovativen in napreden zdravstveni sistem. Komunikacija za predstavitev uvajanja novih možnosti zdravljenja, novih načinov in novih zdravstvenih tehnologij omogoča informiranje širše javnosti o napredku na zdravstvenem področju.
4.1.4 SODOBNA ORGANIZACIJA SLUŽBE NMP – ODZIVNA, DOSTOPNA, POVEZANA
Kratek opis stanja in priložnosti
Sistem službe NMP je ključna komponenta zdravstvenega sistema, ki zagotavlja takojšnjo obravnavo pacientov v nujnih stanjih. V Republiki Sloveniji se NMP izvaja v urgentnih centrih bolnišnic in na primarni ravni v obliki satelitskih urgentnih centrov, ambulantah dežurnih mest, mobilnih enotah NMP in helikopterski NMP.
Kljub prizadevanjem za izboljšave sistema NMP v zadnjem desetletju se v rednem delovanju zdravstvenega sistema še vedno pojavljajo pomembni izzivi. Vzpostaviti je treba mrežo neprekinjenega zdravstvenega varstva, zagotoviti optimalno delovanje urgentnih centrov in sprejeti protokole delovanja ob njihovi preobremenjenosti, v dispečerski sistem zdravstva vključiti vse izvajalce NMP, sodobno urediti izvajanje helikopterske NMP, odpraviti kadrovsko in organizacijsko neusklajenost med posameznimi izvajalci, vzpostaviti delovanje satelitskih urgentnih centrov na vseh predvidenih lokacijah ter ob najbolj oddaljenih urediti heliporte. Zaradi neenotne digitalne podpore se podatki o obravnavi ne zbirajo primerljivo, kar otežuje nadzor kakovosti, spremljanje ključnih kazalnikov in dolgoročno načrtovanje potreb.
Izzivi na področjih kadrovske zasedbe, odzivnosti, prekrivanju delovišč, enotnosti protokolov in povezljivosti med izvajalci NMP imajo izrazit pomen tudi pri izvajanju zdravstvene dejavnosti v posebnih razmerah (naravne ali druge nesreče, kot jih opredeljuje zakon, ki ureja varstvo pred naravnimi in drugimi nesrečami) in zahtevajo učinkovito pripravljenost ter odzivanje na grožnje in tveganja ter koordinacijo vseh razpoložljivih zmogljivosti in drugih izvajalcev zdravstvene dejavnosti.
Vzpostaviti je treba odziven, varen, kadrovsko in tehnično ustrezno podprt sistem NMP in drugih izvajalcev zdravstvene dejavnosti, ki bo zagotavljal enak dostop do NMP po vsej Republiki Sloveniji tudi v posebnih pogojih.
1. Vzpostavitev pravnih podlag, ki bodo celovito uredile izvajanje NMP,
2. ustanovitev samostojnega JZZ za NMP, ki bo organiziral, koordiniral in izvajal dejavnost NMP ter združil mobilne enote NMP, dispečersko službo zdravstva in letalske operacije zdravstva ter enotni učni center za izobraževanje vseh kadrov s področja NMP in izvajalcev zdravstvene dejavnosti,
3. zagotovitev popolne kadrovske zasedbe v ekipah NMP z ustvarjanjem stimulativnega delovnega okolja ter razvoj modelov sodelovanja, ki bodo omogočili vključevanje vseh zdravstvenih delavcev v NMP,
4. celovita digitalizacija administrativne obravnave pacientov na vseh ravneh NMP z vzpostavitvijo integriranega informacijskega sistema, ki omogoča nemoteno izmenjavo podatkov in povezovanje dispečerske službe zdravstva, mobilnih enot NMP, urgentnih centrov, bolnišnic in primarne ravni,
5. vzpostavitev informacijskega sistema za vpogled v zdravstvene vire, nadzor nad njimi in njihovo ustrezno upravljanje,
6. dokončna vzpostavitev in nadgradnja digitalnega radijskega omrežja kot enotnega, varnega in zanesljivega komunikacijskega sistema za službo NMP,
7. razvoj celotnega sistema letalskih operacij zdravstva, skupaj z ureditvijo infrastrukture (helikopterske baze, heliporti, urejena pristajališča) in helikopterske NMP, ki se bo lahko odzivala na potrebe v skladu s sodobnimi zdravstvenimi zahtevami,
8. vzpostavitev nove mreže službe NMP na podlagi enotnih kriterijev v okviru urejanja področja neprekinjenega zdravstvenega varstva,
9. vzpostavitev kazalnikov kakovosti v celotni službi NMP, ki omogočajo primerljivost z NMP v drugih evropskih državah, ter njihovo neprekinjeno spremljanje in sprejemanje ukrepov za izboljšave,
10. vzpostavitev učinkovitega in digitalno podprtega sistema prvih posredovalcev.
Povezava ukrepov z glavnimi cilji resolucije
Sodobno urejen sistem NMP z jasno začrtano organizacijsko strukturo in enotnim vodenjem omogoča delovanje, ki se lahko trajnostno prilagaja novim postopkom, obravnavam in kadrovskim izzivom, da v skladu z najnovejšimi smernicami odgovarja na potrebe prebivalstva. Na takšen način je sistem trajnostno stabilen in odporen. Sistem NMP obravnava vse starostne skupine prebivalstva. Organiziran sistem se lahko kakovostno odzove in prilagaja potrebam vseh starostnih skupin. Samo s sledenjem napredku in s pomočjo digitalizacije lahko implementiramo nove tehnologije, ki pomagajo pri sprejemanju hitrejših odločitev predvsem pri izvedbi nalog, ki so časovno kritične ali kompleksne. V sistemu želimo vrhunsko komunikacijsko usposobljene zdravstvene dispečerje, ki lahko kakovostno sprejmejo in obravnavajo klic v različnih stresnih in kritičnih razmerah. Enaka raven komunikacije in klinične usposobljenosti mora biti zagotovljena tudi pri mobilnih ekipah na terenu, ki se soočajo z nepredvidljivimi in pogosto zahtevnimi pogoji dela ter morajo medsebojno in z dispečersko službo zdravstva delovati popolnoma usklajeno. Potrebna je vzpostavitev okolja, v katerem je mogoča varna in odprta komunikacija med vsemi člani tima v NMP in drugimi zdravstvenimi delavci ter s pacienti. Takšna kultura sodelovanja bistveno prispeva k varnosti pacientov, zmanjševanju napak ter hitrejši in učinkovitejši obravnavi v vseh razmerah.
4.1.5 VKLJUČEVANJE ZASEBNIH IZVAJALCEV ZDRAVSTVENE DEJAVNOSTI V MREŽO JAVNE ZDRAVSTVENE SLUŽBE
Kratek opis stanja in priložnosti
Zdravstveno dejavnost izvajajo JZZ in druge pravne in fizične osebe z dovoljenjem za opravljanje zdravstvene dejavnosti. Mrežo javne zdravstvene službe, ki je večinoma financirana s prispevki zavarovancev, sestavljajo JZZ in druge pravne in fizične osebe, ki se vključujejo na podlagi podeljene in časovno omejene koncesije.
Kot je bilo ugotovljeno že z Resolucijo nacionalnega plana zdravstvenega varstva 2016–2025 »Skupaj za družbo zdravja«, je prepletanje javnega in zasebnega v zdravstvu izziv predvsem v smislu zagotavljanja enake dostopnosti do primerne in kakovostne obravnave. Iz tega razloga je bila v Resolucijo nacionalnega plana zdravstvenega varstva 2016–2025 »Skupaj za družbo zdravja« kot aktivnost dodana ureditev podeljevanja koncesij in razmejitev izvajanja javne zdravstvene službe in zasebne zdravstvene dejavnosti. Predvideni ukrepi za izvedbo te aktivnosti so bili sprejetje kriterijev za podeljevanje, podaljševanje in odvzem koncesij, ureditev učinkovitega nadzora nad koncesionarji, vključno s sistemom obravnave pritožb pacientov, priprava zakonskih sprememb na področju podeljevanj, podaljševanj in odvzemanja koncesij ter postavitev pravil, kako lahko pacient od zasebnih izvajalcev zdravstvene dejavnosti prestopi v sistem javne zdravstvene mreže.
Navedene ukrepe je večinoma vseboval že Zakon o spremembah in dopolnitvah Zakona o zdravstveni dejavnosti (Uradni list RS, št. 64/17 in 152/20 – ZZUOOP; v nadaljnjem besedilu: ZZDej-K) v letu 2017, ki pa je hkrati uvedel tudi tako imenovano pogodbeno sodelovanje JZZ z zasebnimi izvajalci zdravstvene dejavnosti (sedmi odstavek 53.c člena Zakona o zdravstveni dejavnosti (Uradni list RS, št. 23/05 – uradno prečiščeno besedilo, 15/08 – ZPacP, 23/08, 58/08 – ZZdrS-E, 77/08 – ZDZdr, 40/12 – ZUJF, 14/13, 88/16 – ZdZPZD, 64/17, 1/19 – odl. US, 73/19, 82/20, 152/20 – ZZUOOP, 203/20 – ZIUPOPDVE, 112/21 – ZNUPZ, 196/21 – ZDOsk, 100/22 – ZNUZSZS, 132/22 – odl. US, 141/22 – ZNUNBZ, 14/23 – odl. US, 84/23 – ZDOsk-1, 102/24 – ZZKZ, 32/25 in 112/25 – odl. US)). Posledica navedenega je bila množica zasebnih izvajalcev zdravstvene dejavnosti, ki so prek pogodb z JZZ zanje opravljali njihovo redno dejavnost, ki jo je financiral ZZZS – na način podizvajalstva. Da bi se omejilo takšno izvajanje, je bil sprejet ZZDej-N, ki je začel veljati 21. maja 2025.
Sistem koncesij v zdravstvu je tog, saj določa obseg storitev, ki jih koncesionar opravlja, ceno storitev, ki je enaka kot za JZZ, in trajanje koncesije. To plačniku zelo omejuje vlogo aktivnega kupca zdravstvenih storitev ter prilagajanje obsega in cen storitev potrebam prebivalcev. Vloga koncesionarjev je namreč dopolnitev javne zdravstvene mreže in opravljanje dela, ki ga JZZ ne zmorejo narediti, saj izvajajo širši nabor zdravstvenih dejavnosti in storitev ter zagotavljajo neprekinjeno zdravstveno varstvo – koncesije pa se največkrat podeljujejo le za eno vrsto zdravstvene dejavnosti in torej zamejen obseg zdravstvenih storitev. Prav zato plačnik v sistem pritegne zasebnike takrat in v takem obsegu, kot jih potrebuje, obenem pa se z zasebnim izvajalcem zdravstvene dejavnosti tudi dogovorita o ceni zdravstvene storitve. V sedanjem sistemu, v katerem se zasebni izvajalci zdravstvene dejavnosti lahko v javno zdravstveno mrežo vključijo le, če imajo koncesijo, lahko plačnik svojo funkcijo aktivnega kupca izvaja le delno.
Ker je novela ZZDej-K omejila trajanje koncesij na 15 let – prej so bile večinoma podeljene brez časovne omejitve – so bile koncesijske odločbe v letu 2017 usklajene, kar pa pomeni, da bo velika večina koncesij v Republiki Sloveniji potekla leta 2032. Do takrat je treba postopoma urediti bolj fleksibilen sistem, ki bo zagotavljal tiste storitve, ki jih potrebuje pacient, torej na pacientove potrebe osredotočeno zdravstveno obravnavo. Glavna pogoja za vključitev v mrežo morata tako postati kakovost in celostna zdravstvena obravnava. Kakovost s poudarkom na merjenju izidov zdravljenja mora biti merjena in nadzorovana.
1. Postopki vrednotenja zdravstvenih tehnologij in uvajanja na vrednosti temelječe zdravstvene obravnave (NaVTeZ), ki jih bo v Republiki Sloveniji izvajala JAKZ, bodo postopoma pripeljali do jasno opredeljenih zdravstvenih postopkov z določenimi zdravstvenimi tehnologijami, materialom in kadrom, ki so potrebni, ter izmerjenimi in poročanimi ter med izvajalci zdravstvene dejavnosti primerljivimi izidi zdravljenj.
2. Z ustanovitvijo JAKZ je postavljena osnova za vzpostavitev sistema stalnega izboljševanja kakovosti zdravstvenih storitev in izidov zdravljenja ter nadzora kakovosti. ZZZS bo tako lahko pridobil podatke, pri katerih izvajalcih zdravstvene dejavnosti lahko kupi kakovostne storitve za paciente, izvajalci pa bodo na podlagi rezultatov in primerjav kazalnikov kakovosti izboljševali procese in nudili kakovostne storitve za paciente.
3. Nadaljevanje rednih stroškovnih analiz bo plačniku omogočilo boljši vpogled v dejanske stroške obravnav in boljše podatke za pogajanja z izvajalci zdravstvene dejavnosti o cenah storitev. Nakupovanje storitev bo lahko temeljilo na realnih podatkih o obolevnosti, ki jih že zdaj zbira in analizira NIJZ.
4. Za dopolnjevanje javne zdravstvene mreže s storitvami, ki jih javni zdravstveni zavodi zaradi pomanjkanja kadra ali infrastrukture ne morejo opraviti, se bo sistem koncesij postopoma nadomeščal z verificiranjem kakovosti izvajalcev zdravstvene dejavnosti, pri najboljših bo ZZZS kupoval storitve glede na potrebe pacientov in finančno zmožnost države.
Povezava ukrepov z glavnimi cilji resolucije
Sistem, v katerem bo zdravstvena obravnava osredotočena na potrebe pacienta, brez vmesne toge faze podeljenih koncesij in na tak način privilegiranih izvajalcev zdravstvene dejavnosti, bo v primeru spremenjenih potreb pacientov hitro prilagodljiv.
Pregleden in nadzorovan sistem bo omogočil kupovanje zdravstvenih storitev, ki jih pacienti najbolj potrebujejo, pri izvajalcih, ki jih izvajajo najbolj kakovostno in celostno. Pogodba izvajalcev zdravstvene dejavnosti s plačnikom ne bo več toga, ampak se bo prilagajala potrebam prebivalcev. To pomeni, da bosta usklajena cilj izvajalcev, ki je opraviti pogodbeni program, in cilj sistema zdravstvenega varstva, ki je omogočiti vsem prebivalcem dostopno in kakovostno zdravstveno storitev.
Financiranje, odvisno od kakovosti zdravstvenih storitev, bo izvajalce zdravstvene dejavnosti spodbujalo k stalnemu izboljševanju, uporabi najnovejših tehnologij in posodabljanju procesov.
Z zagotavljanjem dovolj velikega števila kakovostnih storitev in merjenjem izidov zdravstvene obravnave se bo zmanjšalo število nepotrebnih pregledov, posegov in preiskav, kar bo zmanjšalo obremenitev okolja zaradi manjše porabe materialov in energentov.
4.1.6 PRESKRBA Z ZDRAVILI
Kratek opis stanja in priložnosti
Sistem preskrbe z zdravili mora biti stabilen, prilagodljiv in trajnosten, da lahko prebivalcem zagotovi pravočasno in kakovostno oskrbo z zdravili tudi v izjemnih razmerah, kot so zdravstvene krize ali motnje v dobavnih verigah.
Za nemoteno zagotavljanje zdravil je treba krepiti načine za hitro odkrivanje in reševanje težav s pomanjkanjem zdravil, povečati preglednost, da bodo vsi deležniki bolje obveščeni, in zagotoviti hitro odzivanje sistema na morebitne motnje. Tako na državni ravni kot na ravni EU je pomembno tesno sodelovanje predvsem pri skupnih javnih naročilih, kar lahko izboljša dostopnost, obenem pa tudi prispeva k vzdržnosti javne zdravstvene blagajne. Sodelovanje vseh ključnih deležnikov mora biti hitro in učinkovito, vključevati mora terapevtske alternative, pripravo magistralnih zdravil in (izjemoma) izdelavo galenskih zdravil v času in na način, da zdravljenje poteka neprekinjeno.
Stabilen in odporen sistem preskrbe z zdravili je ključ za pravočasno in kakovostno oskrbo prebivalcev, tudi v razmerah zdravstvenih kriz ali motenj v dobavnih verigah. Za njegovo učinkovitost pa so potrebne nenehne izboljšave, tako regulatorne kot tudi infrastrukturne in tehnične. Le proaktiven pristop namreč lahko krepi trajnost in stabilnost preskrbe z zdravili ter hkrati zagotavlja kakovost, varnost in dostopnost zdravil za vse paciente. Aktivnosti na tem področju morajo tako biti celovite. Tehnična posodobitev in implementacija Nacionalnega registra zdravil je eden od temeljev modernega sistema, saj med drugim omogoča transparenten pregled nad razpoložljivostjo zdravil. Nacionalni register zdravil mora biti podprt z robustnim sistemom, ki zagotavlja redno vzdrževanje, posodabljanja in nadgradnje ter ažurne podatke. Poleg tehnične infrastrukture je potreben tudi upravljavski oziroma strateški okvir. Imenovanje članov strateškega sveta za zdravila, ki ga sestavljajo strokovnjaki z različnih področij, je ključnega pomena za oblikovanje dolgoročnih usmeritev. Z razvojem področja zdravil za napredno zdravljenje bo poudarek namenjen tudi celostni ureditvi področja, ki bo krepila varnost, dostopnost in sledljivost inovativnih terapij za personalizirano zdravljenje.
Stabilnost preskrbe z zdravili je mogoče izboljšati tudi z mednarodnim sodelovanjem. Sodelovanje pri skupnih javnih naročilih EU omogoča optimizacijo nabavnih procesov, povečanje pogajalske moči in zmanjšanje tveganja pomanjkanja določenih zdravil na državni ravni.
Vsi ti elementi skupaj tvorijo trden in odporen sistem, ki lahko učinkovito prepreči motnje v preskrbi in zagotovi dostopnost zdravil za vse prebivalce.
1. Tehnična izvedba in implementacija Nacionalnega registra zdravil,
2. oblikovanje strateškega sveta za zdravila,
3. proaktivnost pri pripravi tehničnih specifikacij skupnih javnih naročil EU.
Povezava ukrepov z glavnimi cilji resolucije
Osrednji nadzor sistema prek sveta za zdravila omogoča hitro prepoznavanje in oblikovanje odziva na morebitne motnje pri dobavi zdravil. Sodelovanje z Evropsko komisijo omogoča hitrejše odzivanje na prepoznane nevarnosti in krepi varnost preskrbe z določenimi zdravili. S tem se ohranja stabilen sistem oskrbe prebivalstva tudi v kriznih razmerah.
4.1.7 SNOVI ČLOVEŠKEGA IZVORA
Kratek opis stanja in priložnosti
Snovi človeškega izvora, kot so kri, tkiva in celice, so ključnega pomena za številne medicinske postopke in zdravljenje. Področje ureja Uredba (EU) 2024/1938 Evropskega parlamenta in Sveta z dne 13. junija 2024 o standardih kakovosti in varnosti za snovi človeškega izvora, namenjene za uporabo na ljudeh, ter o razveljavitvi Direktiv 2002/98/ES in 2004/23/ES (UL L št. 2024/1938 z dne 17. julija 2024), zadnjič popravljena s Popravkom (UL L št. 2024/90463 z dne 26. 7. 2024), (v nadaljnjem besedilu: Uredba (EU) 2024/1938), ki prinaša nove in strožje zahteve glede kakovosti, varnosti in sledljivosti teh snovi. Z namenom nadaljnjega zagotavljanja varnosti pacientov je treba uskladiti nacionalne predpise, vzpostaviti učinkovit sistem nadzora in zagotoviti sodelovanje v digitalni platformi EU za izmenjavo podatkov. Celostna ureditev navedenega področja je namreč ključnega pomena za skrbno ravnanje s snovmi človeškega izvora.
V Republiki Sloveniji je preskrba s krvjo organizirana prek treh ločenih enot: Zavoda Republike Slovenije za transfuzijsko medicino, Centra za transfuzijsko medicino v UKC Maribor in Transfuzijskega centra v Splošni bolnišnici Celje. Čeprav so bili že doseženi pomembni premiki, ostaja cilj, da se vse transfuzijske enote učinkovito povežejo in organizirajo v celovit sistem, kar bo omogočilo večjo optimizacijo in usklajenost delovanja. V prihodnjem obdobju so načrtovani strokovno poenotenje in dvig kakovosti storitev, racionalizacija kadrovskih in tehničnih virov ter učinkovito upravljanje razpoložljivih sredstev, vključno z enakomerno razporeditvijo krvodajalcev po vsej državi.
Nadaljevati je treba vzpostavljanje učinkovitega in usklajenega sistema za zagotavljanje kakovosti in sledljivosti snovi človeškega izvora. Pripraviti in sprejeti je treba nacionalno zakonodajo, ki bo temeljila na Uredbi (EU) 2024/1938. Dejavnosti na področju transfuzijske medicine je treba združiti v enoten sistem, ki bo deloval kot osrednji transfuzijski organ. Ohraniti je treba visoko raven krvodajalstva in dvigovati nacionalno samozadostnost z zdravili iz plazme.
1. Integracija obstoječih institucionalnih struktur v osrednji transfuzijski organ,
2. poenotenje strokovnih postopkov in praks,
3. krepitev kadrovskih in infrastrukturnih zmogljivosti.
4. zagotavljanje ustreznih virov in usposobljenosti pristojnih organov za nadzor, spremljanje in poročanje,
5. spodbujanje prostovoljnega krvodajalstva.
Povezava ukrepov z glavnimi cilji resolucije
V Republiki Sloveniji je že vzpostavljen uspešen in učinkovit sistem preskrbe s krvjo in krvnimi pripravki. Skrb za zagotavljanje zadostnih količin krvi in zdravil iz krvne plazme, tudi v času morebitnih zdravstvenih kriz, je za državo izrednega pomena. Le tako je lahko pacientom zagotovljeno zdravljenje z ustrezno in kakovostno krvjo in krvnimi pripravki. MZ in Zavod Republike Slovenije za transfuzijsko medicino v sodelovanju z Rdečim križem Slovenije in drugimi izvajalci krvodajalskih akcij bodo še naprej spodbujali prostovoljno, neplačano in altruistično krvodajalstvo in krepili zavest ter odziv javnosti s ciljem samozadostnosti preskrbe s krvjo in krvnimi pripravki in s tem pacientom omogočali kar najboljše zdravljenje.
4.1.8 PALIATIVNA OSKRBA – DOSTOJANSTVO, PODPORA IN CELOSTNA SKRB
Kratek opis stanja in priložnosti
Namen paliativne oskrbe je izboljšati kakovost življenja pacientom in njihovim bližnjim s preventivnimi ukrepi in lajšanjem trpljenja na način, da zgodaj prepoznamo njihove potrebe, jih ustrezno ocenimo in obravnavamo. Paliativno oskrbo izvajajo multidisciplinarni paliativni timi in prostovoljci na vseh ravneh zdravstvenega varstva in tudi pri izvajalcih socialnovarstvenih storitev v institucionalnem varstvu ter pri izvajalcih dolgotrajne oskrbe v instituciji in na domu.
V Republiki Sloveniji se paliativna oskrba izvaja v skladu z Državnim programom paliativne oskrbe iz leta 2010, ki predvideva regijsko in dvonivojsko organizacijo (osnovno in specializirano paliativno oskrbo).
Priložnosti ostajajo izzivi, kot so neenakomerna dostopnost med regijami, pomanjkanje kadrov, nedorečeni mehanizmi financiranja in nezadostno vključevanje vsebin paliativne oskrbe v formalno izobraževanje zdravstvenih delavcev. Velika priložnost je v celoviti nadgradnji sistema – z jasnim financiranjem, vzpostavitvijo oddelkov akutne paliativne oskrbe, razvojem izobraževanja in sistematičnim spremljanjem kakovosti.
S ciljem zagotoviti celostno, dostopno, kakovostno in trajnostno paliativno oskrbo za vse prebivalce Republike Slovenije, ki jo potrebujejo, na vseh ravneh zdravstvenega sistema se pripravlja nov državni program paliativne oskrbe, vključno z akcijskim načrtom za vzpostavitev oddelkov akutne paliativne oskrbe v vseh splošnih bolnišnicah, krepitev vsebin o paliativni oskrbi v dodiplomskih in podiplomskih izobraževalnih programih zdravstvenih delavcev ter vzpostavitev sistema zagotavljanja kakovosti paliativne oskrbe s kazalniki in njihovim rednim spremljanjem.
1. Priprava novega državnega programa paliativne oskrbe v sodelovanju s ključnimi deležniki,
2. ureditev financiranja paliativne oskrbe,
3. razvoj in širitev mreže dejavnosti s posebnim poudarkom na razvoju specializirane paliativne oskrbe v okviru oddelkov akutne paliativne oskrbe v bolnišnicah in mobilnih paliativnih timih ter krepitev pogojev za zagotavljanje osnovne paliativne obravnave pri izvajalcih socialnovarstvene storitve institucionalno varstvo in izvajalcih dolgotrajne oskrbe v instituciji,
4. prepoznavanje pacientov, ki potrebujejo vključitev v paliativno oskrbo, s pomočjo vzpostavitve smernic in priporočil,
5. uvedba obvezne izdelave osebnega načrta nadaljnje obravnave za vse neozdravljivo bolne,
6. vključevanje paliativne oskrbe v izobraževalne programe zdravstvenih delavcev,
7. uvedba specializacij iz paliativne oskrbe za zdravnike in medicinske sestre,
8. vzpostavitev nacionalnega sistema spremljanja in zagotavljanja kakovosti paliativne oskrbe s kazalniki,
9. povezovanje paliativne oskrbe z dolgotrajno oskrbo in socialnim varstvom.
Povezava ukrepov z glavnimi cilji resolucije
Visoko razvita paliativna oskrba omogoča večjo strokovnost in doslednost zdravstvene obravnave za paciente s kroničnimi neozdravljivimi boleznimi, optimizira število potrebnih storitev in preiskav, zmanjšuje obremenjevanje s prevozi in s tem razbremenjuje zdravstveni sistem ter omogoča hitro prilagajanje in ohranjanje ravni storitev tudi v izrednih razmerah. Zdravstveni sistem mora zagotoviti zdravstveno obravnavo za paciente z različnimi stanji in potrebami.
4.1.9 REDKE BOLEZNI – CELOSTNA OBRAVNAVA IN DOSTOP DO NAPREDNIH TERAPIJ
Kratek opis stanja in priložnosti
Redke bolezni so opredeljene kot bolezni, ki prizadenejo največ pet oseb na 10.000 prebivalcev. Do zdaj je bilo opisanih že okrog 8000 različnih redkih bolezni in po ocenah ima od 5 do 8 % prebivalcev vsaj eno redko bolezen, kar lahko pomeni več kot 100.000 oseb v Republiki Sloveniji. Gre za raznoliko skupino bolezenskih stanj, ki imajo pogosto skupne značilnosti kroničnega, napredujočega, degenerativnega in včasih življenjsko ogrožajočega poteka. Trenutno so redke bolezni verjetno najhitreje razvijajoča se veja medicine, zato je treba slediti razvoju tudi z uvajanjem novosti za paciente in zdravstveni sistem.
MZ je imenovalo delovno skupino strokovnjakov, ki je za področje redkih bolezni pripravila poseben strateški dokument, Načrt dela na področju redkih bolezni v Republiki Sloveniji 2021 do 2030, s ciljem vzpostaviti sistem obravnave oseb z redkimi boleznimi, ki zagotavlja pravočasno diagnostiko, dostop do sodobnega zdravljenja, multidisciplinarno obravnavo ter podporo pacientom in njihovim družinam.
Načrt dela na področju redkih bolezni v Republiki Sloveniji 2021 do 2030 bo treba v naslednjih letih dosledno uresničevati in po letu 2030 sprejeti novega. Redno pripravljanje in izvajanje akcijskih načrtov bo omogočilo zgodnje odkrivanje, najnaprednejše zdravljenje in zmanjševanje invalidnosti v poznejših življenjskih obdobjih.
Konec leta 2024 sprejet Zakon o dopolnitvi Zakona o znanstvenoraziskovalni in inovacijski dejavnosti (Uradni list RS, št. 102/24) je omogočil sofinanciranje predkliničnih in kliničnih študij zdravil sirot za napredno zdravljenje pediatrične populacije. S to spremembo zakona je država pripomogla k nadaljnjemu razvoju zdravila za sindrom CTNNB1 v Republiki Sloveniji in za sofinanciranje iz proračuna namenila milijon evrov. Zdravila, razvita s pomočjo sofinanciranja iz državnega proračuna, bodo pacientom v Republiki Sloveniji trajno dostopna po neprofitni ceni. Na ta način spodbujamo znanje in inovativnost domačih strokovnjakov, hkrati pa našim pacientom omogočamo hitrejšo vključitev v klinične raziskave in boljši dostop do s slovenskim znanjem razvitih inovativnih zdravil.
1. Aktivno sodelovanje v raziskovalnih projektih EU,
2. pregledni in pospešeni postopki za odobritev zdravljenja,
3. povezovanje v evropske referenčne mreže in skupno zbiranje podatkov,
4. vključevanje organizacij pacientov v oblikovanje politik,
5. vzpostavitev orodja UI kot pomoč zdravnikom na primarni ravni za prepoznavo redkih bolezni.
Povezava ukrepov z glavnimi cilji resolucije
Dobre zbirke podatkov, zgodnje odkrivanje in zdravljenje omogočajo zmanjševanje bremena invalidnosti, povzročene zaradi redkih bolezni. Visoka strokovnost in povezovanje v evropske referenčne mreže zmanjšujeta potrebno število preiskav ter omogočata celostno in prilagojeno obravnavo. Prilagoditev v primeru kriz je ob vzpostavljenem sistemu boljša in hitrejša. Področje redkih bolezni zaradi svoje obsežnosti in raznolikosti zahteva veliko znanja. Z UI podprta orodja omogočajo lažje prepoznavanje, velike zbirke podatkov pa boljše napovedovanje poteka bolezni in odzivanja na zdravljenje. Zato je logična izbira vključevanje orodij UI v klinično prakso.
Kratek opis stanja in priložnosti
Področje duševnega zdravja presega zdravstveni sistem, zato je veliko prostora za izboljšave duševnega zdravja prebivalcev v medresorskem povezovanju s področji socialnega varstva, vzgoje in izobraževanja, zaposlovanja, institucionalnega varstva in deinstitucionalizacije. Prednostni nalogi področja sta varstvo človekovih pravic s preprečevanjem starizma in spodbujanjem medgeneracijske solidarnosti ter zmanjševanje neenakosti pri dostopanju do storitev za duševno zdravje. V letu 2028 se bo končalo obdobje implementacije prvega nacionalnega programa za duševno zdravje, in sicer Resolucije o nacionalnem programu duševnega zdravja 2018−2028 (Uradni list RS, št 24/18). V tem času so se na primarni ravni vzpostavili centri za duševno zdravje odraslih ter otrok in mladostnikov v okviru zdravstvenih domov, na sekundarni ravni pa so se vzpostavile oziroma nadgradile subspecialne storitve za otroke in mladostnike (varovani oddelek na Univerzitetni psihiatrični kliniki Ljubljana) in starejše (večina psihiatričnih bolnišnic ima gerontopsihiatrični oddelek).
Razvojne usmeritve na področju duševnega zdravja sledijo viziji dostopnega, kakovostnega in skupnostno usmerjenega sistema, ki bo krepil preventivo, zmanjševal stigmo in zagotavljal celostno podporo posameznikom v vseh življenjskih obdobjih ter odpravljal regijske in socialne neenakosti. Ključni poudarek je na razvoju skupnostno usmerjenega sistema v vseh regijah in na deinstitucionalizaciji, ki omogočata podporo v lokalnem, človeku prilagojenem okolju. Za večjo učinkovitost je nujno izboljšati kakovost, povezanost in usklajenost služb duševnega zdravja. Razvoj bo temeljil tudi na krepitvi podatkovnih zbirk ter sistematičnem spremljanju in vrednotenju ukrepov za duševno zdravje in obvladovanje demence.
Celostni pristop zahteva vključitev duševnega zdravja v vse sfere družbenega delovanja, zato bo pomembno vključiti vidik duševnega zdravja v vse javne politike (»mental health in all policies«). Za dolgoročno in sistematično načrtovanje področja bo sprejet drugi nacionalni program za duševno zdravje, ki bo opredelil cilje in ukrepe do leta 2040.
Posebno pozornost je treba nameniti tudi populaciji, ki se srečuje z duševnimi stiskami in potrebuje pogovore, razbremenitve in svetovanja v okviru psihoterapevtskih obravnav. Zakon, ki ureja področje psihoterapije, je osnova za nadzor kakovosti dela psihoterapevtov in za možnost vključitve psihoterapevtske dejavnosti v košarico pravic.
1. Vzpostavitev Nacionalnega centra za demenco,
2. izboljšanje izvajanja posebnih varovalnih ukrepov v skladu z zakonom, ki ureja duševno zdravje, na podlagi česar se bo spremljalo in izboljševalo izide zdravljenja,
3. izdelava, sprejem in izvajanje strokovnih smernic za psihoterapevtsko obravnavo,
4. postopna vključitev timov psihoterapevtov v preventivno obravnavo v centrih za krepitev duševnega zdravja v skladu s kadrovskimi in finančnimi možnostmi.
Povezava ukrepov z glavnimi cilji resolucije
Zgodnje prepoznavanje in zgodnje zdravljenje duševnih bolezni zmanjšuje število potrebnih obravnav, osebe, ki so pravočasno vključene v redno zdravljenje, potrebujejo manj zdravstvenih obravnav in tudi krajše zdravstvene obravnave. Sistem zato postane prilagodljivejši in bolj odporen. Duševno zdravje pomembno vpliva na kakovost življenja od rojstva do starosti. Zato je vlaganje v duševno zdravje tudi vlaganje v celostno podporo zdravju, ki upošteva različne življenjske okoliščine posameznikov skozi celotno življenjsko obdobje. Krepitev duševnega zdravja in celostna podpora duševnemu zdravju neposredno prispevata k oblikovanju medgeneracijsko prilagojenega podpornega okolja, saj spodbujata razumevanje in socialno povezanost med različnimi starostnimi skupinami. Z izboljšanjem duševnega zdravja se ustvarjajo temelji za vključujočo, solidarno in povezano družbo, ki podpira zdravo življenje vseh prebivalcev ne glede na starost, s čimer se zmanjšuje pritisk na zdravstveni sistem ter krepita njegova odpornost in dolgoročna vzdržnost. Področje duševnega zdravja zaradi obsežnosti in raznolikosti zahteva veliko znanja. Z UI podprta orodja omogočajo lažje prepoznavanje, velike zbirke podatkov pa boljše napovedovanje poteka bolezni in odzivanja na zdravljenje. Zato je logična izbira vključevanje orodij UI v klinično prakso.
4.1.11 OBVLADOVANJE NAJPOGOSTEJŠIH KRONIČNIH NENALEZLJIVIH BOLEZNI
Kratek opis stanja in priložnosti
Rak, bolezni srca in ožilja ter sladkorna bolezen so med glavnimi vzroki smrti in invalidnosti v Republiki Sloveniji in Evropi. Približno vsak peti moški in vsaka deseta ženska v Evropi umre pred 70. letom starosti zaradi teh bolezni, ki jih je v veliki meri mogoče preprečiti oziroma jih preložiti na poznejše življenjsko obdobje.
Prekomerna telesna teža in debelost po podatkih SZO povzročita 10 % prezgodnjih smrti. V zadnjih desetletjih se je razširjenost prekomerne telesne teže in debelosti izrazito povečala, kar je povezano s povečanim tveganjem za nastanek sladkorne bolezni, bolezni srca in ožilja, več vrst raka in motenj duševnega zdravja.
Za učinkovito in usklajeno obravnavo teh bolezni so nujne celovite javnozdravstvene politike, ki urejajo ključne dejavnike tveganja za nastanek kroničnih bolezni, zgodnje odkrivanje bolezni, diagnostiko in zdravljenje, rehabilitacijo, paliativno oskrbo in raziskovanje. V Republiki Sloveniji že izvajamo Državni program obvladovanja raka in Državni program obvladovanja sladkorne bolezni, v pripravi je državni program obvladovanja bolezni srca in ožilja. Namen državnih programov je zagotoviti izvajanje kakovostnih in integriranih zdravstvenih storitev na vseh ravneh zdravstvenega varstva, vključno s preprečevanjem, ter sodelovanje med deležniki, pri čemer imajo pomembno vlogo predstavniki pacientov.
Nacionalni program o prehrani in telesni dejavnosti je odziv države na izrazit porast debelosti kot samostojne bolezni in dejavnika tveganja za druge kronične bolezni.
Ključna področja obvladovanja kroničnih nenalezljivih bolezni:
– javnozdravstvene politike za obvladovanje bioloških in vedenjskih dejavnikov tveganja,
– preventivni in presejalni programi za zgodnje odkrivanje bolezni, vključno s cepljenjem proti HPV,
– digitalna podpora (eKarton za kronične nenalezljive bolezni, sistemi za spremljanje adherence, aplikacije za samopodporo pacientom),
– integrirana in multidisciplinarna obravnava ter celovita rehabilitacija v okviru mreže izvajalcev,
– raziskave in inovacije (nove terapije, cepiva, digitalno spremljanje bolezni).
1. Izvajanje Državnega programa obvladovanja raka in do leta 2027 sprejetje četrtega državnega programa obvladovanja raka za naslednje petletno obdobje, vključno z uvedbo novih presejalnih programov v skladu s priporočili EU,
2. določitev mreže onkološke dejavnosti za zagotavljanje enako kakovostne in pravočasne obravnave za vse osebe z rakom v Republiki Sloveniji v skladu s kriteriji za vzpostavitev evropske mreže centrov za celostno obvladovanje raka (Comprehensive Cancer Centre),
3. izvajanje Državnega programa obvladovanja sladkorne bolezni in do leta 2030 sprejetje novega državnega programa za naslednje petletno obdobje,
4. do leta 2027 sprejetje državnega programa obvladovanja bolezni srca in ožilja in vzpostavitev strukture za spremljanje njegovega izvajanja,
5. do leta 2026 sprejetje novega nacionalnega programa za prehrano in telesno dejavnost s poudarkom na ukrepih za zmanjševanje deleža oseb s prekomerno telesno težo in debelih.
Povezava ukrepov z glavnimi cilji resolucije
Preprečevanje in zgodnje odkrivanje bolezni ter učinkovito zdravljenje in učinkovita rehabilitacija zmanjšujejo breme kroničnih nenalezljivih bolezni za posameznika in prispevajo k trajnosti zdravstvenega sistema. Vplivanje na dejavnike tveganja za nastanek kroničnih bolezni in krepitev zdravstvene pismenosti bosta prispevala k oblikovanju zdravega in podpornega okolja za vse generacije. V prizadevanja za boljše zdravje in obvladovanje kroničnih bolezni bodo vključene lokalne skupnosti in nevladne organizacije ter društva pacientov. Odprta komunikacija ter upoštevanje potreb pacientov in nevladnih organizacij krepita zaupanje in odgovornost prebivalstva. Uvajanje digitalnih orodij in UI, kjer je to primerno, bo zagotavljalo zanesljive podatke in informacije, ki bodo podlaga za spremljanje ukrepov in njihovo prilagajanje.
4.2 VARNO IN UČINKOVITO ZDRAVSTVO
Kratek opis stanja in priložnosti
Republika Slovenija ima dobro razvito javno zdravstveno mrežo, ki temelji na načelih enakosti, solidarnosti in univerzalnosti. Večina prebivalstva je vključena v obvezno zdravstveno zavarovanje, nabor storitev pa je tako absolutno kot relativno širok. Kljub temu se sistem sooča z izzivi, kot so čakalne dobe za specialistične preglede in nekatere operativne posege, geografske in socialne neenakosti v dostopu, predvsem pa odsotnost kliničnih in nacionalnih smernic, ki bi zagotavljale enako obravnavo pacientov z enakimi zdravstvenimi stanji. Časovna dostopnost je eden največjih izzivov sodobnih zdravstvenih sistemov, tudi v Republiki Sloveniji. Izboljšanje časovne dostopnosti je večplasten izziv, ki ga ni mogoče rešiti z enim ukrepom ali enim zakonom, pač pa zahteva optimizacijo procesov na celotni poti pacienta, od vstopa v sistem do točke rehabilitacije in izstopa iz sistema, digitalizacijo procesov za zagotovitev natančnih in vsebinsko primernih podatkov o potrebah, kulturo varnosti in merjenje kakovosti za zagotavljanje vrednosti zdravstvenih storitev, ki jih pacienti prejmejo, javno in na eni točki na enak način pripravljene in objavljene nacionalne smernice, ki zagotavljajo enako obravnavo pacienta z enakim zdravstvenih stanjem, ter smernice za napotovanje in ureditev šifrantov vrst zdravstvene dejavnosti in vrst zdravstvenih storitev, ki so namenjene naročanju pacientov.
1. Razvoj integriranih nacionalnih smernic, ki določijo vstop pacienta v sistem (smernice napotovanja) ter njegovo pot skozi zdravstveni sistem od preventivnih storitev in programov ter diagnostike in zdravljenja do rehabilitacije in reintegracije,
2. povečanje učinkovitosti naročanja in celotne poti pacienta skozi sistem z optimizacijo procesov,
3. priprava šifrantov vrst zdravstvene dejavnosti in vrst zdravstvenih storitev,
4. nadgradnja in poenotenje sistema za spremljanje kakovosti in varnosti pacientov,
5. spremljanje potreb in pričakovanj pacientov s standardiziranimi vprašalniki – PROMs in PREMs za doseganje najboljših mogočih zdravstvenih izidov ob opredeljenih vložkih v zdravstveno obravnavo. Ob tem je treba zagotoviti tudi spremljanje kontrolnih spremenljivk (kliničnih, demografskih, socialnih), digitalizacijo vprašalnikov za spremljanje zdravstvenih izidov, časovnico spremljanja izidov ter spremljanje stroškov za zagotovitev na vrednosti temelječe zdravstvene obravnave.
Povezava ukrepov z glavnimi cilji resolucije
Z zagotavljanjem sistema kakovosti in kulture varnosti se zagotavljajo zdravstvene storitve, ki pacientu prinesejo najboljše mogoče zdravstvene storitve v okviru zdravstvene obravnave, zaradi česar je manj storitev, ki jih je treba ponoviti, in manj nepotrebnih zdravstvenih storitev – po oceni SZO se delež nepotrebnih zdravstvenih storitev v zdravstvenih sistemih giblje med 20 in 30 %. Potrebe ljudi se tako z izvedenimi storitvami zadovoljijo, kar pripomore k trajnostnemu in finančno vzdržnemu sistemu, opravljanje storitev v skladu s potrebami prebivalstva (brez nepotrebnih storitev) pa vodi tudi do večje ogljične nevtralnosti sistema. Storitve v okviru na vrednosti temelječega zdravstvenega sistema pripomorejo k boljšim zdravstvenim izidom po posameznih področjih, saj so potrebe različnih skupin prebivalstva, od najmlajših pa do najstarejših, različne. Brez digitaliziranega spremljanja kazalnikov in sistema poročanja o kakovosti in varnostnih incidentih sistem kakovosti ne more delovati. Digitalizacija teh podatkov v sistem vnaša preglednost in učinkovitost, saj omogoča enotnost metodologije in enake pogoje (časovne, metodološke) spremljanja zdravstvene obravnave in sledenja zdravstveni obravnavi. Prvi pogoj za kulturo varnosti je odprtost komunikacije med zdravstvenim osebjem in pacienti. Jasna in iskrena komunikacija med pacientom in izvajalcem zdravstvene dejavnosti omogoča natančnejše diagnoze in pravilnost odločanja o zdravljenju, zmanjša se možnost napak, kot so napačno zdravljenje, nepotrebni testi ali zapoznele diagnoze. Pacienti, ki so slišani, imajo večje zaupanje v zdravstveno osebje, kar poveča njihovo zadovoljstvo in sodelovanje pri zdravljenju. Zaupanje je temelj zdravljenja in odprta komunikacija ga lahko krepi.
4.3 ZDRAVSTVENI TIMI, KI ZMOREJO IN OSTAJAJO
Kratek opis stanja in priložnosti
Za dobro delujoč zdravstveni sistem so ključnega pomena usposobljeni, razpoložljivi in ustrezno razporejeni kadri v zdravstvu, med katere spadajo zdravstveni delavci in zdravstveni sodelavci. Brez zadostnih človeških virov ni mogoče zagotavljati dostopne, kakovostne in varne zdravstvene obravnave, zato je področje kadrovanja eno od temeljnih strateških vprašanj vsakega zdravstvenega sistema. Trenutno se večina držav po svetu, tudi Republika Slovenija, sooča z velikimi izzivi pri zagotavljanju potrebnega obsega in kakovosti zdravstvenih storitev.
V Republiki Sloveniji število zaposlenih zdravstvenih delavcev sicer narašča, a staranje prebivalstva in s tem povezan porast kroničnih nenalezljivih bolezni ter hiter napredek v diagnostičnih in terapevtskih metodah povečujejo število obravnav in spreminjajo način dela, s tem pa se spreminjajo tudi obremenitve zdravstvenega osebja, ki se mora vsem spremembam zelo hitro prilagajati in jih vključevati v procese zdravstvenih obravnav. Poleg tega se sistem sooča z izzivom upokojevanja velikega dela kadra in s težavami pri privabljanju mladih v zdravstvene poklice. Ti trendi zahtevajo premišljen, celovit in dolgoročno usmerjen pristop, ki bo omogočil stabilno in trajnostno upravljanje kadrovskih zmogljivosti v zdravstvu.
Podatki kažejo, da v Republiki Sloveniji deluje 10,48 medicinske sestre na 1000 prebivalcev, kar je nad evropskim povprečjem (7,37 na 1000 prebivalcev). Kljub temu Republika Slovenija zaostaja za državami z višjo razpoložljivostjo zdravstvenega osebja, kjer so učinki na zdravje in dobro počutje prebivalstva izrazitejši. Najvišje razmerje medicinskih sester imajo Norveška (15,57 na 1000 prebivalcev), Finska (12,67 na 1000 prebivalcev) in Nizozemska (11,11 na 1000 prebivalcev). Republika Slovenija zaostaja po številu magistrov farmacije na 100.000 prebivalcev (OECD 85, Republika Slovenija 64). Raziskave dosledno potrjujejo, da večja prisotnost zdravstvenega osebja pozitivno vpliva na kakovost in varnost zdravstvene obravnave, obvladovanje kroničnih bolezni ter višjo raven fizičnega in duševnega zdravja prebivalstva. Države, kot so Islandija, Norveška in Švica, jasno kažejo, da je vlaganje v zdravstveno osebje eden najpomembnejših dejavnikov učinkovitega zdravstvenega sistema (OECD, 2025).
V tem okviru je ustrezna razpoložljivost zdravnikov, medicinskih sester in drugega kadra v zdravstvenem sistemu ključna tako za kakovost zdravstvene obravnave kot tudi za splošno učinkovitost zdravstvenega sistema. Zato je treba zagotoviti pogoje, ki bodo omogočali dolgoročno načrtovanje, razvoj in upravljanje kadrovskih zmogljivosti ter hkrati ustvarjanje privlačnega delovnega okolja, ki spodbuja mlade k izbiri zdravstvenih poklicev, obstoječe kadre pa zadrži v sistemu.
V pripravi je nacionalna strategija za upravljanje in razvoj zdravstvenih delavcev in zdravstvenih sodelavcev v sistemu zdravstvenega varstva 2026–2036, ki bo zagotovila celovit okvir za krepitev, razvoj in dolgoročno vzdržnost kadrov v zdravstvu. Temeljila bo na načelih trajnosti, kakovosti in pravičnosti ter bo zasnovana kot ključni instrument za oblikovanje politik in ukrepov, ki bodo usmerjeni v zagotavljanje zadostnega števila usposobljenih zdravstvenih delavcev in sodelavcev, njihovo enakomerno razporeditev ter ustvarjanje pogojev za strokovni razvoj. S tem bo slovenski zdravstveni sistem lahko uspešno odgovarjal na izzive prihodnosti in ohranjal svojo temeljno nalogo – varovanje zdravja prebivalcev.
1. Aktivnosti za dvig učinkovitosti in mednarodne primerljivosti izobraževanja za zdravstvene poklice v Republiki Sloveniji,
2. vzpostavitev učinkovitih mehanizmov za pridobivanje zdravstvenih delavcev in zdravstvenih sodelavcev,
3. priprava načrta za oblikovanje konkurenčnega in privlačnega okolja za delo v zdravstvu,
4. priprava načrta za vzpostavitev učinkovitih mehanizmov za upravljanje kadrov v zdravstvu,
5. priprava načrta za vzpostavitev sistematičnega spremljanja in načrtovanja zagotavljanja zdravstvenih delavcev in zdravstvenih sodelavcev na državni ravni ter optimizacijo delovnih procesov v zdravstvu,
6. priprava kadrovske strategije za zaposlene v službah NMP.
Povezava ukrepov z glavnimi cilji resolucije
Priprava nacionalne strategije, prilagoditev kadrovske strukture in strateško upravljanje razvoja kadrov zagotavljajo dolgoročno stabilnost in odpornost zdravstvenega sistema. Optimalna razporeditev in trajnostno upravljanje človeških virov zmanjšujeta tveganje za pomanjkanje kadra, ukrepi za zmanjševanje fluktuacije, preprečevanje izgorelosti in vseživljenjsko izobraževanje pa krepijo zavzetost in učinkovitost zaposlenih. Tako kadrovska politika neposredno podpira sistem, ki pacientom zagotavlja kontinuiteto, varnost in zaupanje tudi v času kriz ali večjih obremenitev. Posodobljeno izobraževanje, nadgradnja kompetenc zaposlenih in optimizacija delovnih procesov bodo izboljšali oziroma povečali uporabo sodobnih tehnologij, digitalnih rešitev in UI, hkrati pa krepili zavedanje o etičnih in varnostnih vidikih njihove uporabe. To povečuje prilagodljivost sistema, izboljšuje učinkovitost, omogoča bolj kakovostno in varno zdravstveno obravnavo pacientov ter krepi zaupanje v zdravstveni sistem. Jasni standardi in skrbno načrtovan kadrovski razvoj zagotavljajo zadostno število usposobljenih zaposlenih, ki z znanjem, komunikacijskimi veščinami in kulturo zaupanja omogočajo partnerski odnos s pacienti. Vseživljenjsko izobraževanje, odprta komunikacija ter vključevanje pacientov v načrtovanje zdravstvene obravnave in vrednotenje zadovoljstva krepijo odgovornost zaposlenih in soudeležbo pacientov pri lastni obravnavi.
4.4 ZDRAVSTVO V ČASU PREIZKUŠENJ – KREPITEV ODPORNOSTI IN PRIPRAVLJENOSTI
Kratek opis stanja in priložnosti
Republika Slovenija se v zadnjem desetletju sooča z naraščajočim številom kriznih dogodkov, ki pomembno vplivajo na zdravje prebivalstva in stabilnost zdravstvenega sistema. Med najpogostejše spadajo izbruhi nalezljivih bolezni, pojavi novih ali znova oživljenih patogenov, povečana mikrobna odpornost proti zdravilom, ekstremni vremenski pojavi ter industrijske in okoljske nesreče.
Povečujejo se tudi tveganja zaradi podnebnih sprememb in ekstremnih vremenskih dogodkov, kot so vročinski valovi in poplave, ki povzročajo dodatne zdravstvene obremenitve. Naraščajoča mikrobna odpornost prinaša dolgoročno grožnjo zdravju prebivalstva, saj lahko omejuje učinkovitost zdravljenja številnih bolezni.
Pandemija covida-19 je jasno pokazala, da morajo biti sistemi odzivanja hitrejši, prožnejši in tehnološko podprti. Kljub veljavnim mehanizmom in načrtom pripravljenosti je zaznati potrebo po bolj integriranem pristopu k zdravljenju, usklajenem ukrepanju in boljši uporabi podatkov za zgodnje zaznavanje in obvladovanje kriz.
Priložnost predstavljajo predvsem:
– boljše povezovanje zdravstvenega sistema z drugimi resorji,
– uporaba digitalnih orodij in UI za pripravljenost in odzivanje na resne grožnje zdravju,
– krepitev laboratorijskih zmogljivosti in spremljanje novih zdravstvenih groženj,
– izboljšano krizno komuniciranje
– ter tesnejše mednarodno sodelovanje.
Cilj je vzpostavitev celovitega, hitrega in učinkovitega sistema odzivanja na zdravstvene krize in grožnje za zdravje, ki omogoča pravočasno zaščito zdravja prebivalstva, neprekinjeno delovanje zdravstvenega sistema in zmanjšanje negativnih posledic za družbo ter gospodarstvo.
1. Nadgradnja in integracija veljavnih načrtov pripravljenosti na državni, regionalni in lokalni ravni ter njihovo usklajevanje z evropskimi in mednarodnimi standardi v skladu z Uredbo (EU) 2022/2371 o resnih čezmejnih grožnjah za zdravje in razveljavitvi Sklepa št. 1082/2013/EU (UL L št. 314 z dne 6. 12. 2022, str. 26),
2. optimizacija uporabe sistemov zgodnjega obveščanja in odzivanja, vzpostavitev povezljivosti z nacionalnimi informacijskimi sistemi za hitro zaznavanje groženj, zbiranje podatkov in komuniciranje med ključnimi deležniki,
3. krepitev laboratorijskih zmogljivosti in vzpostavitev mreže referenčnih laboratorijev za hitro potrjevanje vzorcev, celovito genomiko (WGS) in spremljanje mikrobne odpornosti,
4. izvajanje rednih usposabljanj, simulacijskih vaj in scenarijev za vse ravni sistema zdravstvenega varstva ter za povezane sektorje, vključno s civilno zaščito, veterinarsko stroko in lokalnimi skupnostmi,
5. uporaba digitalnih orodij in UI za zaznavanje epidemioloških, okoljskih in drugih zdravstvenih groženj ter za podporo odločanju v kriznih razmerah,
6. vzpostavitev integriranega medsektorskega sodelovanja, ki vključuje zdravstveni, okoljski, kmetijski, veterinarski in varnostni sektor za učinkovitejše obvladovanje kompleksnih groženj,
7. aktivno vključevanje Republike Slovenije v mednarodne krizne mehanizme, mreže in sisteme zgodnjega opozarjanja (ECDC, SZO, HERA in podobno) za izboljšanje pripravljenosti in odzivanja,
8. razvoj protokolov za krizno komuniciranje ter vzpostavitev enotnega sistema za hitro, jasno in usklajeno obveščanje prebivalstva, izvajalcev zdravstvene dejavnosti in drugih deležnikov v času kriz.
Povezava ukrepov z glavnimi cilji resolucije
Trajnostni sistem bo dosežen z redno ažuriranimi kriznimi in komunikacijskimi načrti za krizno komuniciranje na vseh ravneh zdravstvenega varstva, prav tako s krepitvijo mreže laboratorijskih storitev in njihovim upravljanjem. Ustrezna in učinkovita komunikacija v izrednih razmerah bo dosežena z rednimi usposabljanji in vključevanjem Republike Slovenije v mednarodne krizne mehanizme ter integracijo nekaterih sistemov za krizno odzivanje.
4.4.1 OBVLADOVANJE NALEZLJIVIH BOLEZNI IN PRIPRAVLJENOST NA IZBRUHE
Kratek opis stanja in priložnosti
Obvladovanje nalezljivih bolezni ostaja med prednostnimi javnozdravstvenimi nalogami predvsem zaradi izkušenj pandemije covida-19 ter velike možnosti pojava novih nalezljivih bolezni in njihovega naglega širjenja. Za preprečevanje širjenja bolezni, zagotavljanje individualne in kolektivne zaščite je ključna ohranitev visoke stopnje precepljenosti tako pri otrocih kot tudi pri odraslih. Po pandemiji covida-19 se je v številnih državah povečal delež ljudi, ki zavračajo cepljenje. Razlog je kombinacija epidemioloških, družbenih, psiholoških in sistemskih dejavnikov.
Za zagotovitev odzivnosti in odpornosti zdravstvenega sistema v primeru epidemij in čezmejnih nevarnosti, preprečevanje in obvladovanje okužb, povezanih z zdravstveno obravnavo, in zaradi naraščajočega problema mikrobne odpornosti je potrebna vzpostavitev na elektronski dokumentaciji slonečega epidemiološkega in laboratorijskega spremljanja nalezljivih bolezni, bolnišničnih okužb in mikrobne odpornosti v sodelovanju z vsemi deležniki tudi za namen obvladovanja čezmejnih groženj.
Zagotoviti je treba integracijo podatkov vseh izvajalcev zdravstvene dejavnosti, vključno z bolnišnicami in vsemi izvajalci mikrobioloških preiskav, tudi okoljskih mikrobioloških vzorcev.
Ključna področja obvladovanja nalezljivih bolezni:
– cepljenje kot temeljni ukrep za zaščito otrok, odraslih in ranljivih skupin,
– pripravljenost na izbruhe: načrti odzivanja, krizno komuniciranje, čezmejno sodelovanje,
– digitalizacija in inovacije: UI za napovedovanje tveganj, povezovanje podatkov, mobilna podpora epidemiološkim ekipam.
1. Priprava, sprejetje in izvajanje nove nacionalne strategije obvladovanja mikrobne odpornosti po načelu »eno zdravje« in akcijskega načrta za njeno izvajanje, ki bosta vzpostavila medresorski mehanizem za obvladovanje mikrobne odpornosti; ta bo povezal zdravstveni, veterinarski, kmetijski in okoljski resor, raziskovalne ustanove in nevladne organizacije po načelu »eno zdravje«,
2. priprava, sprejetje in izvajanje programa oziroma strategije preprečevanja in obvladovanja okužb, povezanih z zdravstveno obravnavo, vključno s posodobitvijo nacionalnih smernic ter zagotavljanjem kadrovskih in finančnih pogojev za njeno izvajanje,
3. priprava programa obvladovanja okužb, povezanih z zdravstveno obravnavo: preventivni programi, priprava smernic, standardizirani protokoli in nadzor kakovosti,
4. priprava načrtov preprečevanja, pripravljenosti in odziva, vključno s protokoli ravnanja v primeru izbruhov nalezljivih bolezni ali drugih groženj zdravju, ter zagotavljanje zmogljivosti, strokovne usposobljenosti in opremljenosti strokovnih služb za obvladovanje nalezljivih bolezni ter drugih groženj zdravju,
5. vzpostavitev in vodenje evropskih projektov na področju preprečevanja, zgodnjega odkrivanja in obvladovanja nalezljivih bolezni v okviru EU4Health in drugih ustreznih programov,
6. priprava, sprejetje in izvajanje strategije preprečevanja in obvladovanja okužb s HIV, virusnih hepatitisov B in C ter spolno prenosljivih okužb,
7. priprava nacionalnega načrta za dvig precepljenosti v različnih življenjskih obdobjih,
8. izvedba promocijskih kampanj ozaveščanja prebivalstva za dvig precepljenosti,
9. vzpostavitev mreže izvajalcev mikrobiološke laboratorijske dejavnosti v okviru javne zdravstvene službe in določitev nacionalnih referenčnih laboratorijev za ključne patogene,
10. vzpostavitev na elektronski dokumentaciji slonečega epidemiološkega in laboratorijskega sistema spremljanja nalezljivih bolezni, bolnišničnih okužb in mikrobne odpornosti.
Povezava ukrepov z glavnimi cilji resolucije
Z obvladovanjem mikrobne odpornosti ter bolnišničnih in spolno prenosljivih okužb, vključno z laboratorijsko podporo, prispevamo k bolj odpornemu, trajnostnemu in stabilnemu sistemu, saj bo sposoben učinkovitega obvladovanja resnih zdravstvenih groženj in neprekinjenega zagotavljanja zdravstvenih storitev tudi v kriznih razmerah. Preprečevanje nalezljivih bolezni s cepljenjem in dostop do zaščite varujeta vse generacije, posebej ranljive skupine. Uvajanje epidemiološkega in laboratorijskega spremljanja nalezljivih bolezni, bolnišničnih okužb in mikrobne odpornosti na podlagi elektronske dokumentacije bo prispevalo k prožnejšemu in bolj odzivnemu zdravstvenemu sistemu v mirnem času in v času zdravstvenih kriz. Jasno krizno komuniciranje, odprta komunikacija z vključevanjem prebivalstva in nevladnih organizacij ter hitra dostopnost informacij bodo krepili zaupanje prebivalcev in odgovornost deležnikov. Racionalna raba antibiotikov in nadzor mikrobne odpornosti prispevata k zmanjšanju negativnih vplivov na okolje.
4.5 JAVNO ZDRAVJE KOT TEMELJ ZDRAVE DRUŽBE
Kratek opis stanja in priložnosti
Učinkovite javnozdravstvene politike in preventivni programi, ki obvladujejo dejavnike tveganja, preprečujejo in zgodaj odkrivajo bolezni, so ključni za boljše zdravje in višjo kakovost življenja posameznika. V Republiki Sloveniji so zavarovanim osebam dostopni preventivni programi za odkrivanje dejavnikov tveganja in zgodnje odkrivanje kroničnih bolezni v vsem življenjskem obdobju. Izvajajo se v času nosečnosti, otroštva in mladostništva ter v odrasli dobi. Poleg preventivnih pregledov se izvajajo trije organizirani presejalni programi za zgodnje odkrivanje raka na materničnem vratu, dojki ter debelem črevesu in danki. S presejalnimi in preventivnimi programi lahko nekatere bolezni preprečimo ali pa jih zgodaj odkrijemo, kar prispeva k zmanjšanju stroškov zdravstvenih obravnav in s tem k zmanjšanju stroškov za zdravstveni sistem in družbo kot celoto. Krepitev primarne preventive bo še naprej osredotočena na zmanjšanje vedenjskih dejavnikov tveganja, kot so nezdrava prehrana, telesna nedejavnost, kajenje in škodljiva raba alkohola, ob hkratni promociji zdravih življenjskih slogov s poudarkom na zmanjševanju razlik v zdravju.
Neenakosti v zdravju so razlike v zdravju, ki so povezane s socialno prikrajšanostjo, in se med državami zelo razlikujejo. Leta 2024 je skoraj eden od treh prebivalcev EU (30 %) ocenil svoje zdravje kot povprečno do zelo slabo, v Republiki Sloveniji je bilo takih približno 32 %. Sta pa v letu 2024 Republika Slovenija in Poljska izstopali kot edini državi, kjer so se zdravstvene razlike med ljudmi z najvišjo in najnižjo stopnjo izobrazbe zmanjševale, medtem ko se je splošno zdravstveno stanje za vse pomembno izboljševalo.
Dejavniki tveganja in vpliv na zdravje
Raba škodljivih snovi (tobak in s tobakom povezani izdelki, alkohol, prepovedane droge in druge psihoaktivne snovi), pomanjkanje telesne dejavnosti, neustrezna prehrana, izpostavljenost stresu in onesnaženo okolje so pogosti razlogi za prezgodnjo obolevnost in umrljivost zaradi kroničnih bolezni, kot so srčno-žilne bolezni, sladkorna bolezen, rak in duševne težave. Večino bolezni, povezanih z življenjskim slogom, lahko preprečimo ali odložimo na poznejše življenjsko obdobje, če pravočasno prepoznamo dejavnike tveganja in ukrepamo. Pri osebah, ki so že zbolele, je ključno zgodnje odkrivanje bolezni in preprečevanje zapletov z ustrezno zdravstveno obravnavo.
Vloga preventivnih in presejalnih programov
Preventivni programi v zdravstvu so temelj javnega zdravja, saj se osredotočajo na preprečevanje bolezni, zgodnje odkrivanje zdravstvenih težav in spodbujanje zdravega življenjskega sloga. V okviru obveznega zdravstvenega zavarovanja so preventivni zdravstveni pregledi na primarni ravni zagotovljeni zavarovancem vse življenje. Pregledi so dostopni ženskam v reproduktivni dobi, novorojenčkom, predšolskim in šolskim otrokom, mladini, študentom ter odraslim, predvsem na področju srčno-žilnih in rakavih bolezni.
Presejalni programi za zgodnje odkrivanje predrakavih sprememb in raka ZORA, DORA in SVIT so zaradi svoje učinkovitosti in dobre organizacije prepoznani kot primeri dobrih praks tudi v mednarodnem prostoru. Presejalni programi so informacijsko podprti, povezani z Registrom raka in s Centralnim registrom prebivalstva, kar omogoča aktivno vabljenje. Ti programi dokazujejo, da lahko s proaktivnim pristopom zmanjšujemo pojavnost raka, obremenitev zdravstvenega sistema in umrljivost ter izboljšamo kakovost življenja in preživetje obolelih. Trenutno potekata pilotni raziskavi pred uvedbo presejalnega programa za raka na prostati – PETER in za raka pljuč – LUKA. Presejalni programi bodo digitalno podprti, kar bo omogočilo doseganje ciljne udeležbe in s tem pravočasno odkrivanje bolezni in izboljšanje zdravstvenih izidov.
Ključna področja javnega zdravja so:
– zmanjševanje vedenjskih dejavnikov tveganja: zdrava prehrana, telesna dejavnost, kajenje, škodljiva raba alkohola, uporaba prepovedanih drog in drugih psihoaktivnih snovi,
– krepitev duševnega zdravja in zmanjševanje vpliva stresa,
– preventivni zdravstveni pregledi v vseh življenjskih obdobjih – od rojstva do starosti,
– organizirani presejalni programi (ZORA, DORA, SVIT) in razvoj novih presejalnih programov (rak prostate, pljuč, želodca),
– digitalna podpora preventivnim in presejalnim programom za večjo udeležbo prebivalcev in pravočasno odkrivanje bolezni,
– vključevanje ključnih akterjev: posamezniki, delodajalci, lokalne skupnosti, nevladne organizacije in država,
– ustvarjanje podpornega okolja za zdrave življenjske izbire.
Poleg zdravstvenega absentizma predstavlja pomemben in pogosto spregledan javnozdravstveni izziv tudi zdravstveni prezentizem, to je prisotnost posameznikov na delu kljub zdravstvenim težavam, ki bi zahtevale začasno odsotnost ali prilagoditev dela. Prezentizem ima lahko dolgoročno negativne učinke na zdravje posameznika, saj pogosto vodi v poslabšanje zdravstvenega stanja, večje tveganje za zaplete ter kasnejše daljše odsotnosti z dela. Pogosteje se pojavlja pri osebah z nižjim socialno-ekonomskim položajem, slabšo zdravstveno pismenostjo ali v delovnih okoljih z manj podporno organizacijsko kulturo, kar dodatno poglablja neenakosti v zdravju. Obravnava prezentizma zato zahteva celosten javnozdravstveni pristop, ki vključuje preventivo, zgodnje prepoznavanje zdravstvenih težav, ustrezno komunikacijo in ustvarjanje podpornega okolja za pravočasno in varno skrb za zdravje.
1. Priprava, sprejetje in izvajanje veljavnih in novih zakonodajnih ukrepov, ki urejajo področja ključnih dejavnikov tveganja za zdravje (tobak in povezani izdelki, alkohol, spanje, prehrana, prepovedane droge in druge psihoaktivne snovi, telesna dejavnost, okoljski dejavniki, nekemične zasvojenosti), z namenom zmanjševanja bremena bolezni, varovanja zdravja prebivalstva in zmanjševanja neenakosti,
2. uvedba novih presejalnih programov v skladu z Evropskim načrtom za bolj proti raku, kot so rak prostate, rak pljuč in rak želodca,
3. sofinanciranje programov krepitve in varovanja zdravja, podpora programom preprečevanja in spodbujanja zdravja ter dobrega počutja, s poudarkom na dejavnikih tveganja, ki vplivajo na zdravje,
4. priprava, sprejetje in izvajanje nacionalnih programov in strategij za obvladovanje dejavnikov tveganja (državni program obvladovanja raka, nacionalni program o prehrani in telesni dejavnosti za zdravje, program omejevanja rabe alkohola, strategija na področju tobačnih in s tobakom povezanih izdelkov, strategija zdravstvene pismenosti, državni program obvladovanja bolezni srca in ožilja, državni program za obvladovanje sladkorne bolezni, nacionalni program o preprečevanju prepovedanih drog, strategija javnega zdravja),
5. nacionalne kampanje za spodbujanje zdravega življenjskega sloga, spodbujanje telesne dejavnosti in uživanje uravnotežene prehrane za zdravje, opustitev in preprečevanje rabe tobačnih in s tobakom povezanih izdelkov, omejevanje porabe alkohola,
6. nadgradnja in razvoj preventivnih programov ter njihovo izvajanje v primarnem zdravstvenem varstvu in lokalni skupnosti s spremembami pravilnika, ki ureja izvajanje preventivnega zdravstvenega varstva na primarni ravni v okviru projektov, ki se financirajo iz evropskih skladov,
7. vrednotenje preventivnih in presejalnih programov v zdravstvu,
8. sodelovanje z lokalnimi skupnostmi in šolami, vključno s spodbujanjem kulturnega udejstvovanja in promocije kulturnih dejavnosti kot pozitivne determinante zdravja.
Povezava ukrepov z glavnimi cilji resolucije
Preventivne dejavnosti vsebujejo ukrepe, ki so usmerjeni na širšo populacijo s ciljem krepitve zdravja ter preprečevanja in zgodnjega odkrivanja bolezni. S tem lahko preprečimo njihov nastanek ali ga pomaknemo v poznejše življenjsko obdobje ter tako zmanjšamo njihovo breme. Javnozdravstveni in preventivni ukrepi so cenejši in zmanjšujejo uporabo zmogljivosti na vseh ravneh v zdravstvenem sistemu, s čimer zmanjšujemo tudi ogljični odtis. Pomembno je, da opredelimo potrebe vseh prebivalcev in vsakemu ponudimo dejavnosti in ukrepe ter za vsakega ustvarimo podporno okolje za zdrave življenjske izbire. Brez spremljanja bolezni in kazalnikov zdravja bi v današnjem svetu težko uporabili ciljane ukrepe za posamezne regije, skupine prebivalstva, okolja. Za podrobnejšo analizo in usmerjenost ukrepov potrebujemo digitalna orodja, ki omogočajo hitro in natančno zbiranje podatkov in njihovo obdelavo. Ker so preventivni programi usmerjeni na zdravo prebivalstvo, je za aktivno vključevanje v te programe izjemnega pomena komunikacija, ki nam vsem na razumljiv način predstavi koristi preventivnih programov ter njihov pomen za odkrivanje in preprečevanje bolezni. Komunikacija je pomembna tudi med izvajanjem preventivnih programov, saj se le z odkrito komunikacijo, ki obravnavanemu ponudi jasne informacije med pregledom, lahko zgradijo zaupanje, interes in partnerski odnos med zdravstvenim osebjem in pacienti. Komunikacijska podpora v smislu spodbujanja in promocije zdravja mora ozaveščati, nuditi ustrezno prikazane strokovne informacije za prebivalstvo, nevladne organizacije in lokalne skupnosti.
4.5.1 ZDRAVJE POPULACIJE SKOZI ŽIVLJENJSKI CIKEL
4.5.1.1 ZDRAVJE OTROK IN MLADOSTNIKOV
Kratek opis stanja in priložnosti
Zdravje otrok in mladostnikov v Republiki Sloveniji se v zadnjih letih sooča z več izzivi. Med najpogostejšimi težavami so:
– upad telesne dejavnosti: vse več otrok ima sedeč življenjski slog, kar prispeva k debelosti in slabši telesni pripravljenosti,
– neustrezna prehrana: previsok vnos sladkorja, soli, visoko predelanih živil ter nezadosten vnos sadja, zelenjave in polnozrnatih živil,
– drugi dejavniki tveganja za zdravje: naraščanje porabe alkohola, tobačnih in s tobakom povezanih izdelkov, prepovedanih drog in drugih psihoaktivnih snovi,
– duševno zdravje: porast anksioznosti, depresije in vedenjskih motenj, zlasti v obdobju adolescence,
– prekomerna uporaba zaslonov: vpliva na duševno zdravje, spanec, koncentracijo in socialne veščine,
– zobna higiena: kljub izboljšavam še vedno pogoste težave z zobno gnilobo pri mlajših otrocih.
Na zdravje otrok vplivajo tudi okoljski dejavniki, kot so onesnažen zrak, hrup in pomanjkanje zelenih površin za telesno dejavnost, kar potrjujejo raziskave o vplivu urbanega okolja na pojavnost astme, alergij in slabše duševne dobrobiti.
Prisotna je izrazita potreba po krepitvi zdravstvene pismenosti med otroki, mladostniki in starši, saj boljše razumevanje zdravja in dejavnikov tveganja dokazano povečuje verjetnost sprejemanja zdravih življenjskih navad. Priložnosti vključujejo razvoj celostnih šolskih programov za promocijo zdravja, boljše povezovanje zdravstvenih in izobraževalnih ustanov ter večje vključevanje staršev in skupnosti v preventivne dejavnosti, ki spodbujajo telesno dejavnost, zdravo prehrano in duševno dobrobit, zmanjšujejo dejavnike tveganja, kot so alkohol, tobak in s tobakom povezani izdelki, prepovedane droge in druge psihoaktivne snovi, ter povečujejo odgovorno uporabo digitalnih tehnologij.
Ukrepi
1. Nacionalne kampanje, ki promovirajo zdravo prehrano in telesno dejavnost kot del vsakdanjega življenja, ter preprečevanje tveganih vedenj, kot so raba alkohola, tobaka in s tobakom povezanih izdelkov ter prekomerna raba digitalnih tehnologij,
2. ozaveščevalni programi za starše o zdravem načinu prehranjevanja ter vplivu prehrane, gibanja in spanja na zdravje otrok,
3. okrepitev preventivnih programov zobozdravstvene vzgoje v vrtcih in osnovnih šolah,
4. preventivni programi preprečevanja začetka kajenja in uporabe s kajenjem povezanih izdelkov,
5. preventivni programi preprečevanja začetka pitja alkoholnih pijač,
6. preventivni programi preprečevanja uporabe prepovednih drog in drugih psihoaktivnih snovi.
Povezava ukrepov z glavnimi cilji resolucije
Skrb za socialno vključenost in enake možnosti ter usmerjenost v skrb za zdravje nosečnic, otrok in mladostnikov ter mladih odraslih prispeva k oblikovanju njihove odpornosti in naklonjenosti zdravim izbiram. Oblikovanje zdravih navad od otroštva dalje zmanjšuje dolgoročno breme kroničnih bolezni in prispeva k razbremenjevanju zdravstvenega sistema. Spremljanje zdravstvenega stanja, podprto z digitalnimi orodji, omogoča spremljanje trendov na ravni posameznikov in populacije ter zgodnje in učinkovito ukrepanje.
4.5.1.2 ZDRAVJE DELOVNO AKTIVNEGA PREBIVALSTVA
Kratek opis stanja in priložnosti
Zdravstveni absentizem v Republiki Sloveniji je naraščajoč izziv z resnimi družbenimi in ekonomskimi posledicami. Povprečno število bolniških dni na zaposlenega se je v zadnjem desetletju izrazito povečalo, kar Republiko Slovenijo uvršča med države z velikim številom izgubljenih delovnih dni na prebivalca. To ni samo breme za izdatke zdravstvenega sistema, ampak tudi občutno vpliva na produktivnost celotnega gospodarstva, torej je problematika zdravstvenega absentizma vsedružbeni problem, zato jo je treba obravnavati celostno in sistemsko.
Trenutna ocena je, da je zdravstveni absentizem (na podlagi razpoložljivih podatkov) predvsem posledica neprilagojenosti delovnih mest starajoči se delovni sili in posledično povečanju kostno-mišičnih obolenj (navedeno pomeni predvsem daljše odsotnosti z dela zaradi bolezni ali poškodbe) ter povečanju stopnje duševnih obolenj, kar je v skladu s trendi v EU, vendar pa je v Republiki Sloveniji – statistično gledano – magnituda problema iz več razlogov še občutno večja.
Ker je problematika zdravstvenega absentizma večplastna, jo bo treba reševati v okviru širše družbene razprave, torej v sodelovanju z vsemi deležniki. Prav tako je potrebna poglobljena analiza razlogov za tako stanje ter izvedba ukrepov na področjih preventive in promocije zdravja, prilagajanje dela in delovnega okolja spreminjajoči se demografski slik in podpora pri vračanju na delo.
Poleg zdravstvenega absentizma je vse večji problem tudi pojav prezentizma, kar pomeni, da je zaposleni fizično prisoten na delovnem mestu, vendar zaradi bolezni, poškodbe ali drugih zdravstvenih težav ne more delati s polno zmogljivostjo. Takšne okoliščine lahko vodijo v podaljševanje okrevanja, poslabšanje zdravstvenega stanja ter povečano tveganje za kasnejše dolgotrajne odsotnosti z dela. Obenem predstavlja takšen zaposleni tudi grožnjo za širitev potencialnih okužb na druge sodelavce. Razlogi za zdravstveni prezentizem so številni, predvsem pa so vezani na strah izgube zaposlitve, finančne razloge, solidarnost do sodelavcev, kulturo podjetja in ostalo. Pojav je povezan z organizacijo dela, delovnimi pogoji ter možnostmi za pravočasno strokovno presojo delazmožnosti in prilagoditev dela, zato zahteva sistemski pristop, usmerjen v zgodnje prepoznavanje zdravstvenih omejitev ter podporo zaposlenim in delodajalcem pri ohranjanju delovne aktivnosti ob upoštevanju preostale delazmožnosti. Posredne posledice prezentizma sicer niso znane, saj jih po trenutnih metodologijah ne merimo, vsekakor pa gre za prepoznan pojav, ki povzroča posredne stroške tako delodajalcem kot tudi zdravstvenemu sistemu.
1. Promocija zdravja na delovnem mestu v sodelovanju z delodajalci in sindikati, ki vključuje spodbujanje zdravega življenjskega sloga, promocijo duševnega zdravja in psihološko podporo zaposlenim,
2. preventivni zdravstveni pregledi za zgodnje odkrivanje kroničnih bolezni in obvladovanje dejavnikov tveganja,
3. prilagajanje delovnega okolja z uvajanjem ergonomskih ukrepov ter sodobnih tehnologij in pripomočkov, ki lahko zmanjšajo obremenitve, ki izhajajo iz dela,
4. prenova sistema medicine dela z namenom celostne in pravočasne podpore zaposlenim pri vračanju na delo, ki vključuje zgodnjo obravnavo po bolezni ali poškodbi, strokovno oceno preostale delazmožnosti, postopno vračanje na delo, prilagojeno delovno okolje, ustrezne prilagoditve delovnih nalog, delovnega časa ter okrepljeno sodelovanje med izvajalci medicine dela, zdravstvenim sistemom, delavci in delodajalci, z namenom pravočasnega preprečevanja dolgotrajnih odsotnosti z dela in prezgodnjega izstopanja s trga dela,
5. osveščanje zaposlenih in delodajalcev o prezentizmu ter promocija družbene kulture, ki bo njegovo pojavnost omejila ali celo odpravila.
Povezava ukrepov z glavnimi cilji resolucije
Zdravo in delovno aktivno prebivalstvo neposredno pomeni bolj zdravo družbeno okolje, obenem pa zmanjšanje bolniškega absentizma pomeni tudi nižje odhodke zdravstvenega sistema in na tak način prispeva k bolj trajnostnemu in stabilnemu sistemu. Starajoče se prebivalstvo pomeni statistično več in daljše odsotnosti z dela zaradi bolezni ali poškodbe. S promocijo boljšega zdravja se zmanjšuje odsotnost z dela zaradi bolezni ali poškodbe, krepi produktivnost gospodarstva in tudi prilagaja okolje, primerno za delo vseh delovno aktivnih prebivalcev. S spodbujanjem zdravega življenja in zdravega delovnega okolja ter s preventivnimi pregledi je mogoče doseči zavedanje družbe o problematiki zdravstvenega absentizma in na ta način tako posameznike kot tudi podjetja spodbuditi k ukrepanju.
4.5.1.3 ZDRAVJE V ZRELIH LETIH
Kratek opis stanja in priložnosti
Zdravje ljudi v zrelih letih (starejših od 60 let) v Republiki Sloveniji je zaznamovano z več kroničnimi obolenji in izzivi, povezanimi s staranjem.
Ključna področja so kronične bolezni, med njimi so najpogostejše bolezni srca in ožilja, rak, sladkorna bolezen, osteoporoza in artritis. Pogostejši so osamljenost, demenca in kognitivni upadi. Ljudje po 60. letu se manj gibljejo in zmanjšujejo telesno aktivnost, kar vodi v slabšo gibljivost, večjo nevarnost za padce in zmanjšano samostojnost. Poveča se tudi uporaba zdravil, starejši velikokrat jemljejo več zdravil hkrati (polifarmacija), kar povečuje tveganje za neželene učinke.
Priložnosti vključujejo krepitev preventivnih programov, zgodnje prepoznavanje krhkosti in demence, zmanjšanje polifarmacije, razvoj digitalno podprte dolgotrajne oskrbe ter integracijo zdravstvenih in socialnih storitev, kar bo omogočilo daljše, bolj kakovostno in samostojno življenje starejših.
1. Programi za aktivno staranje: spodbujanje gibanja, druženja in učenja v lokalnih skupnostih, krepitev zdravstvene in digitalne pismenosti,
2. preventiva in zgodnje odkrivanje: redni pregledi, presejalni programi in svetovanje za zdrav življenjski slog, programi za zmanjševanje pojavnosti padcev in z njimi povezanih poškodb, z jasnim ciljem povečanja števila zdravih let življenja,
3. podpora duševnemu zdravju: več programov za krepitev duševnega in kognitivnega zdravja starejših,
4. prilagojene zdravstvene storitve: boljše usklajevanje med različnimi specialisti in več geriatrične oskrbe, krepitev dostopnosti storitev paliativne oskrbe, izboljšanje usposobljenosti strokovnih delavcev v zdravstvu za kakovostno obravnavo starejših.
Povezava ukrepov z glavnimi cilji resolucije
Preprečevanje bolezni in funkcionalnih upadov povečuje kakovost življenja ter zmanjšuje obremenitve sistema in omogoča dolgoročno stabilnost. Integrirana oskrba in preprečevanje nepotrebne institucionalizacije prispevata h gospodarni rabi virov. S spodbujanjem in ustvarjanjem pogojev za aktivno in zdravo staranje se ustvarja podporno okolje za vse generacije. Digitalna orodja za spremljanje zdravja in telemedicina omogočajo pravočasno obravnavo in podporo. Večja vključenost starejših, svojcev in skupnosti krepi zaupanje in partnerski odnos.
4.6 NA PACIENTA OSREDOTOČENA ZDRAVSTVENA OBRAVNAVA
4.6.1 ZDRAVSTVENA PISMENOST
Kratek opis stanja in priložnosti
V Republiki Sloveniji ima skoraj polovica odraslih prebivalcev težave z razumevanjem, presojanjem in uporabo zdravstvenih informacij, kar zmanjšuje udeležbo v preventivnih programih, otežuje učinkovito obvladovanje kroničnih bolezni in povečuje obremenitev zdravstvenega sistema. Pomanjkljiva zdravstvena pismenost se kaže tudi v slabšem poznavanju pravic in možnosti v zdravstvenem varstvu, neenaki dostopnosti informacij med različnimi skupinami prebivalstva ter v nezadostni uporabi digitalnih orodij na področju e-zdravja. Pomemben izziv je tudi nizka raven organizacijske zdravstvene pismenosti v številnih zdravstvenih ustanovah, kjer informacije in storitve niso vedno prilagojene različnim potrebam uporabnikov.
Priložnosti so vključitev zdravstvene pismenosti v izobraževalne programe, razvoj digitalnih platform za dostop do preverjenih informacij, krepitev kompetenc zdravstvenih delavcev za jasno komunikacijo ter aktivno vključevanje lokalnih skupnosti in civilne družbe.
1. Razvoj in implementacija vsebin zdravstvene pismenosti v osnovne in srednje šole ter programe vseživljenjskega učenja v sodelovanju z MVI, NIJZ in centri za krepitev zdravja,
2. razvoj orodij in kampanj za varno rabo e-zdravja, preverjanje verodostojnosti vsebin, podpora ranljivim skupinam,
3. priprava standardov organizacijske zdravstvene pismenosti (jasen jezik, navigacija, povratne informacije pacientov), redna samoocena in izboljšave,
4. razvoj izobraževanih modulov za zdravstvene delavce (komunikacija, skupno odločanje, kulturna ustreznost) in vključitev teh veščin v formalne študijske programe,
5. sodelovanje z lokalnimi skupnostmi in civilno družbo pri lokalnih aktivnostih s poudarkom na ranljivih skupinah in kroničnih pacientih ter pri pripravi razumljivih in prilagojenih gradiv za osebe s težavami v duševnem razvoju,
6. razvoj in širitev telemedicinskih storitev, ki omogočajo spremljanje kroničnih pacientov na daljavo, s poudarkom na dostopnosti za ranljive skupine.
Povezava ukrepov z glavnimi cilji resolucije
Višja raven zdravstvene pismenosti prebivalcev prispeva k zmanjšanju neučinkovite rabe zdravstvenih storitev, povečuje raven samooskrbe kroničnih pacientov ter povečuje odziv na preventivne programe, kar prispeva k stabilnemu in bolj trajnostnemu sistemu zdravstvenega varstva. Opolnomočenje posameznikov bo prispevalo k boljšemu zdravju v vseh življenjskih obdobjih in oblikovalo zdravo okolje za vse generacije. Digitalna orodja in telemedicina podpirajo dvig zdravstvene pismenosti tako posameznikov kot sistema zdravstvenega varstva.
Boljša komunikacija med pacienti in zdravstvenimi delavci krepi zaupanje in odgovornost.
Kratek opis stanja in priložnosti
Zakon, ki ureja pacientove pravice, je temeljni pravni okvir, ki določa pravice pacientov v zdravstvenem sistemu ter ureja razmerje med pacienti in izvajalci zdravstvene dejavnosti. Njegov glavni namen je varovanje dostojanstva, celovitosti, varnosti in avtonomije pacientov pri uveljavljanju pravice do zdravstvene obravnave.
Zastopnik pacientovih pravic je neodvisna oseba, ki pacientom pomaga uveljavljati njihove pravice, nudi svetovanje, pojasnila dokumentacije in zastopanje v primeru kršitve pravic.
Komisija za varstvo pacientovih pravic je drugostopenjski organ, ki obravnava zahteve pacientov po končanem postopku pred izvajalcem zdravstvene dejavnosti in zastopnikom pacientovih pravic. Njena naloga je presoditi, ali je bil postopek v skladu zakonom, ki ureja pacientove pravice, izveden pravilno, in odločiti o morebitnih kršitvah pacientovih pravic.
Kljub jasno zastavljenim ciljem se izvajanje zakona, ki ureja pacientove pravice, v praksi sooča s številnimi izzivi – tako na področju uresničevanja posameznih pravic pacientov kot pri zagotavljanju učinkovitosti celotnega zdravstvenega sistema.
1. Vzpostavitev hitrejšega in učinkovitejšega postopka za obravnavo kršitev pacientovih pravic z vzpostavitvijo preprostejših postopkov, jasnejšo opredelitvijo rokov za obravnavo pritožb ter možnostjo njihovega podaljšanja, kar bo zmanjšalo administrativne obremenitve in povečalo zadovoljstvo pacientov,
2. jasna ureditev dostopa do zdravstvene dokumentacije,
3. digitalna dostopnost izvidov,
4. razširitev in konkretizacija pacientovih dolžnosti,
5. izboljšanje triažnih postopkov pri napotnicah.
Povezava ukrepov z glavnimi cilji resolucije
Dober sistem obravnave pritožb povečuje zaupanje v zdravstveno varstvo. S povečanim zaupanjem se povečujeta stopnja upoštevanja nasvetov za zdravo življenje ter udeležba na preventivnih pregledih in v presejalnih programih. Jasno določene pravice in dolžnosti ter pregledni postopki zmanjšujejo negotovost in strah pacientov in zaposlenih pred napakami in s tem omogočajo bolj odprto komunikacijo.
4.7 CELOSTNA PODPORA PO ZAKLJUČENI ZDRAVSTVENI OBRAVNAVI
4.7.1 NEAKUTNA OBRAVNAVA IN PREHOD V SISTEM SOCIALNEGA VARSTVA
Kratek opis stanja in priložnosti
Neakutna bolnišnična obravnava vključuje podaljšano bolnišnično zdravljenje, zdravstveno nego in paliativno oskrbo pacientov, ki po zaključeni akutni obravnavi še vedno potrebujejo zdravstveno podporo, a ne več intenzivnega zdravljenja. Namenjena je predvsem starejšim pacientom, ki niso sposobni samostojne oskrbe, pacientom v rehabilitaciji po poškodbah ali boleznih ter osebam v paliativni fazi bolezni. Cilj neakutne bolnišnične obravnave je zagotavljati dostopno, kakovostno in varno obravnavo za paciente, ki po zaključeni akutni obravnavi potrebujejo nadaljnjo zdravstveno in zahtevno negovalno podporo.
Neakutna bolnišnična obravnava je organizirana in načrtovana storitev, ki vključuje multidisciplinarno obravnavo, jasno opredeljene sprejemne kriterije ter sodelovanje med zdravniki, socialnimi službami in negovalnim osebjem. Negovalni oddelki, ki zagotavljajo program podaljšanega bolnišničnega zdravljenja, delujejo v Bolnišnici Sežana, Splošni bolnišnici Trbovlje, Splošni bolnišnici Murska Sobota in Bolnišnici Topolšica. V letu 2025 je v Splošni bolnišnici Novo mesto začela delovati Negovalna bolnišnica Julija. V okviru UKC Ljubljana deluje negovalna bolnišnica, ki po energetski sanaciji zagotavlja 93 postelj. Trenutno je v izvajanju zadnji projekt na področju neakutne bolnišnične obravnave, in sicer Negovalna bolnišnica Maribor na Pohorju v okviru UKC Maribor. Projekt bo predvidoma končan v letu 2026.
Poudariti je treba tudi sistemsko nepovezanost z dolgotrajno oskrbo. Po odpustu iz neakutne bolnišnične obravnave pacienti pogosto nimajo urejene ustrezne oskrbe v domačem okolju ali institucionalne oskrbe, kar vodi v ponovne hospitalizacije. Sistem neakutne bolnišnične obravnave mora biti usmerjen v zagotavljanje varnega in učinkovitega odpusta in neakutne obravnave.
Vzpostaviti je treba redno vrednotenje programov in oblikovati storitve, ki bodo kar najbolje odgovorile na potrebe, ki jih izrazijo pacienti. Tudi za te programe je treba oblikovati in spremljati kazalnike kakovosti in varnosti. Zagotavljanje uspešnosti strokovnega razvoja programov mora temeljiti na ustreznem usposabljanju multidisciplinarnih timov za obravnavo kroničnih stanj in zagotavljanju kontinuirane zdravstvene obravnave.
1. Posodobitev kriterijev za namestitev na oddelek neakutne bolnišnične obravnave,
2. povezovanje zdravstvenih in socialnih storitev v skupne oskrbovalne poti (integrirana oskrba),
3. spodbujanje timskega dela z vključevanjem fizioterapevtov, delovnih terapevtov, psihologov in socialnih delavcev,
4. uporaba telemedicine za spremljanje pacientov na domu,
5. redno vrednotenje programov in oblikovanje storitev, ki temeljijo na potrebah pacientov,
6. pilotni projekti za testiranje novih modelov oskrbe in njihovega prenosa v prakso,
7. poenostavitev sprejemnih in odpustnih postopkov,
8. usklajevanje med bolnišnicami in socialnimi službami za pravočasno odpustno načrtovanje,
9. redno usposabljanje multidisciplinarnih timov.
Povezava ukrepov z glavnimi cilji resolucije
Z zagotavljanjem neakutne bolnišnične obravnave postavljamo dober sistem prehoda iz akutne bolnišnične obravnave in bolnišnične oskrbe v domače okolje z zagotavljanjem podpore v storitvah in medicinskih pripomočkih. S sledenjem potrebam pacientov je celoten zdravstveni sistem fleksibilen in povezan z drugimi sistemi, s čimer se povečujejo proste zmogljivosti za akutno bolnišnično obravnavo. Nadzorovano vračanje pacientov v domače okolje je podprto z zagotavljanjem potrebnih storitev in izboljšuje kakovost življenja širše skupnosti. Ves čas zdravljenja in oskrbe je pomembno pravočasno informiranje pacienta, svojcev in lokalne skupnosti z možnostjo prilagoditve bivalnega okolja. Strokovno podporo zagotavlja koordinator odpusta. Z dostopnostjo storitev na primarni ravni, ustrezno usposobljenimi strokovnjaki in podporo koordinatorjev odpusta se zagotavlja možnost za kakovostno oskrbo v domačem okolju, kar zmanjšuje rehospitalizacije. Navedeno prispeva tudi k zniževanju ogljičnega odtisa zdravstvenega sistema.
4.7.2 REHABILITACIJA IN REINTEGRACIJA PACIENTOV
Kratek opis stanja in priložnosti
Rehabilitacija in reintegracija pacientov sta pomemben del zdravstvenega sistema. Zapoznelo vključevanje v rehabilitacijske programe dolgoročno negativno vpliva na izide zdravljenja, bremeni zdravstveni sistem in povečuje potrebe po dolgotrajni oskrbi, zato je treba vzpostaviti celosten, kakovosten in varen sistem rehabilitacije in reintegracije, ki pacientom omogoča čim večjo stopnjo samostojnosti, funkcionalnosti in vključevanja v družbo.
Na primarni ravni zdravstvene dejavnosti se rehabilitacija izvaja predvsem v obliki ambulantne fizioterapije in specialističnih ambulant za fizikalno in rehabilitacijsko medicino. Zahtevnejša rehabilitacija se izvaja na terciarni ravni (URI Soča), v Republiki Sloveniji pa deluje tudi 14 verificiranih zdravilišč, ki so specializirana za različna bolezenska stanja, kot so poškodbe in operacije lokomotornega sistema, revmatična obolenja, nevrološke bolezni, kožne bolezni ter ginekološka in srčno-žilna obolenja. Cilj vseh programov je obnova telesnih funkcij po poškodbah ali operacijah, zmanjšanje posledic kroničnih bolezni in vzdrževanje funkcionalnosti pri degenerativnih obolenjih. Pomemben del je zagotavljanje obnovitvene rehabilitacije, s katero zagotavljamo ohranjanje sposobnosti posameznika. Pri težjih zdravstvenih stanjih, ki dolgotrajno vplivajo na zmožnost samooskrbe, je treba zagotoviti kontinuirano podporo. V primerih, kjer večji del podpore nudijo svojci, je treba zagotoviti ustrezno psihosocialno podporo tudi njim. Prav tako je treba svojce opolnomočiti za oskrbo pacientov s kombiniranimi invalidnostmi ob prehodu iz zdravstvenega sistema v domače okolje.
V okviru evropskega projekta ZPZR-2 se razvija model zgodnje poklicne in zaposlitvene rehabilitacije za osebe s težavami v duševnem zdravju. Cilj modela je zmanjšanje bolniškega dopusta in invalidskih upokojitev ter izboljšanje možnosti za reintegracijo na trg dela. Projekt spodbuja sodelovanje med institucijami in je prenosljiv tudi na druge ranljive skupine. Na področju zasvojenosti delujejo številni centri, kot so Društvo Projekt Človek in Center za socialno delo Gorenjska, ki nudijo terapevtske skupnosti, sprejemne centre in reintegracijske programe. Ti programi omogočajo postopno vključevanje posameznikov nazaj v družbo, na delo in v samostojno življenje.
1. Poklicna rehabilitacija v času zdravljenja,
2. zagotovitev ustrezne multidisciplinarne zdravstvene obravnave.
Povezava ukrepov z glavnimi cilji resolucije
Zgodnja rehabilitacija zmanjšuje invalidnost in omogoča hitrejšo vrnitev v domače okolje. S prilagojenimi pripomočki in usmerjeno obravnavo omogoča povrnitev samostojnosti in s tem izboljšuje kakovost življenja širše skupnosti. Obenem rehabilitacija delovno aktivnega prebivalstva tudi zmanjšuje zdravstveni absentizem in prezentizem in s tem pripomore k odpornemu, trajnostnemu in stabilnemu zdravstvenemu sistemu.
4.8 DIGITALNE REŠITVE IN UPORABA UI
Kratek opis stanja in priložnosti
Digitalizacija je ključni vzvod preobrazbe slovenskega zdravstvenega sistema v smeri učinkovite, povezane, varne in pacientu prijazne obravnave ter je temelj za boljšo dostopnost, kakovostno obravnavo, varnost in zmanjšanje administrativnih bremen, pri čemer pacient postane aktivni partner v zdravljenju. Osnovno izhodišče je vzpostavitev celovitega, varnega in standardiziranega sistema, v katerem je CRPP temelj za enoten in strukturiran zapis vseh ključnih podatkov pacientov. Sistem omogoča personalizirano zdravljenje in učinkovito strateško upravljanje zdravstva. Zagotoviti je treba strukturiran nabor podatkov, dostop vsem zdravstvenim delavcem in zdravstvenim sodelavcem v obsegu, ki je pomemben za kakovostno obravnavo pacienta, poskrbeti za varovanje osebnih podatkov in kibernetsko varnost.
Digitalizacija prispeva k razvoju zdravstvenega sistema, ki:
– izboljšuje kakovost zdravstvene obravnave in razbremenjuje zdravstveno osebje,
– krepi pacientove pravice, vključno s pravico glede dostopa do zdravstvene dokumentacije,
– omogoča hitrejše in utemeljeno strateško odločanje,
– zagotavlja celovito upravljanje digitalne infrastrukture kot javne službe.
Ključna področja digitalizacije:
– eKarton in CRPP,
– eTTL,
– C-PACS,
– zVEM – portal za dostop pacientov do lastnih podatkov in komunikacijo,
– robotizacija bolnišničnih lekarn,
– strateški podatki – kazalniki za spremljanje sistema,
– brezpapirno poslovanje,
– avtomatizirani razporedi dela zdravstvenih delavcev in zdravstvenih sodelavcev,
– sistem za upravljanje sredstev,
– telemedicina,
– uvedba UI v izbrane klinične in administrativne procese,
– centralni sistem za čakalne dobe,
– mobilna podpora zdravstvenim ekipam na terenu,
– digitalno spremljanje kakovosti in varnosti,
– podpora raziskavam in inovacijam (sekundarna raba podatkov).
1. Vzpostavitev javnega podjetja za informatizacijo zdravstva,
2. centralizacija digitalnih rešitev za večjo učinkovitost in varnost,
3. krepitev kibernetske varnosti v skladu z evropskimi in nacionalnimi standardi (NIS2, ENISA),
4. vključitev v EHDS,
5. usposabljanje zdravstvenega osebja za razvoj digitalnih kompetenc.
Povezava ukrepov z glavnimi cilji resolucije
Digitalizacija je osnova za uvajanje sodobnih tehnologij in varno, transparentno, etično ter klinično utemeljeno uporabo UI. Telemedicina, zVEM in digitalni zapisi omogočajo enak dostop do podatkov in storitev v vseh življenjskih obdobjih. Z opismenovanjem uporabnikov bo uporaba vseh orodij prispevala k opolnomočenju samih uporabnikov. EPosvet, zVEM in druge digitalne storitve omogočajo boljšo komunikacijo med pacienti in zdravstvenim osebjem ter krepijo odgovornost za lastno zdravje. Digitalna orodja prispevajo k preglednosti, sledljivosti in učinkovitosti sistema ter zagotavljajo varno delovanje tudi v kriznih razmerah (pandemije, naravne nesreče) in vzbujajo zaupanje pri uporabnikih. Digitalizacija vseh dokumentov zmanjšuje porabo papirja, optimizira logistiko, omogoča oddaljene posvete in zmanjšuje nepotrebne premike pacientov.
4.9 ZDRAVSTVO, KI RASTE Z ZNANJEM
Kratek opis stanja in priložnosti
Republika Slovenija se aktivno vključuje v mednarodne zdravstvene projekte in druge oblike mednarodnega sodelovanja. Kot država članica mednarodnih organizacij in povezav zagovarja krepitev javnega zdravstvenega sistema in univerzalen dostop do zdravstvenega varstva za vse, tudi najbolj ranljive skupine prebivalstva. Na številnih področjih je prepoznana po dobrih praksah in inovativnih rešitvah, še posebej na področju preventivnega zdravstvenega varstva. MZ bo še naprej aktivno delovalo v okviru Sveta EU, delovnih teles Evropske komisije in organov odločanja SZO; sodelovalo bo z evropskimi institucijami in v programih mednarodnih organizacij, prav tako bo dvostransko (tudi regionalno) sodelovalo z drugimi državami na področju zdravja in zdravstvenega varstva.
Priložnosti so v učinkovitejši izrabi mednarodnega sodelovanja za krepitev zdravstvenega sistema v Republiki Sloveniji; v večjem vključevanju slovenskih institucij in strokovnjakov s področja zdravstva v mednarodne raziskave ter izmenjavo znanja in dobrih praks; v sodelovanju z državami s sorodnimi izzivi; v učinkovitem umeščanju mednarodne zakonodaje in mednarodnih strokovnih priporočil v pravni sistem ter v aktivnem vključevanju v procese zagotavljanja svetovnega zdravja in krizne pripravljenosti.
Krepitev mednarodnega sodelovanja lahko prispeva k večji odpornosti in hitrejšemu razvoju zdravstva v Republiki Sloveniji in zdravstvenih sistemov po svetu.
1. Izvedba usposabljanj na vseh ravneh zdravstvene dejavnosti za uspešno vključevanje v mednarodne projekte in črpanje mednarodnih virov,
2. izvedba usposabljanj slovenskih strokovnjakov v sodelovanju z mednarodnimi institucijami,
3. izvedba mednarodnih dogodkov v okviru sodelovanja Republike Slovenije v mednarodnih organizacijah in povezavah,
4. ratifikacija mednarodnih pravilnikov in drugih pravnih aktov, ki so jih ali jih bodo sprejele države v okviru mednarodnega sodelovanja, in umestitev mednarodnih strokovnih smernic in priporočil v izvajanje zdravstvene dejavnosti,
5. vključitev Republike Slovenije v mednarodne raziskovalne mreže na področju zdravja in zdravstva.
Povezava ukrepov z glavnimi cilji resolucije
S čezmejnim sodelovanjem na področju svetovnega zdravja in krizne pripravljenosti bo vzpostavljen zdravstveni sistem, ki bo tako v normalnem obdobju kot v obdobju izrednih razmer zagotavljal svoje poslanstvo. Zaradi sodelovanja z vsemi deležniki na mednarodni ravni bo dosežen dodatni prispevek k izmenjavi mnenj in uporabi dobrih praks iz tujine, s tem pa bo zagotovljen napreden in kompetenten zdravstveni sistem z odprto mednarodno komunikacijo. Učinkovito črpanje sredstev EU, vezano na okoljske ukrepe, bo pripomoglo k trajnostnemu sistemu. Jasen namen in jasni cilji za črpanje sredstev EU bodo skupaj z izmenjavo dobrih praks iz tujine pripomogli k pridobivanju partnerjev iz tujine.
4.10 VZDRŽNO VLAGANJE V ZDRAVSTVENI SISTEM
4.10.1 FINANCIRANJE JAVNEGA ZDRAVSTVENEGA SISTEMA
Kratek opis stanja in priložnosti
Tekoči izdatki za zdravstveno varstvo (brez investicij) so po prvih ocenah Statističnega urada Republike Slovenije v letu 2024 znašali 6,6 milijarde evrov oziroma 9,9 % BDP. Glavni viri financiranja zdravstvenega varstva so bili skladi socialne varnosti z 79,8 % vseh virov financiranja in izdatki gospodinjstev iz žepa z 11,7 %. Sledila so sredstva centralne in lokalne uprave s 7,2 % ter sredstva zavarovalnic, podjetij (družb) in nepridobitnih institucij, ki opravljajo storitve za gospodinjstva, z 1,3 %.
V letu 2024 so se zaradi preoblikovanja dopolnilnega zdravstvenega zavarovanja v obvezni zdravstveni prispevek zmanjšala sredstva iz prostovoljnih zdravstvenih zavarovanj. Ta od leta 2024 vključujejo samo preostala prostovoljna dodatna zdravstvena zavarovanja (na primer nadstandardna, hitrejši dostop do storitev). Obvezni zdravstveni prispevek, ki je nadomestil dopolnilno zdravstveno zavarovanje, je del skladov socialne varnosti. Del zasebnega vira financiranja je bil nadomeščen z javnim virom. Razmerje med javnimi in zasebnimi viri pri financiranju zdravstvenega varstva se do vključno leta 2023 ni bistveno spreminjalo. V letu 2024 se je delež javnih virov prav zaradi preoblikovanja dopolnilnega zdravstvenega zavarovanja povečal na 87 %, delež zasebnih virov pa je znašal 13 %. Za primerjavo, glede na zadnje razpoložljive podatke je delež javnih virov v državah EU v povprečju znašal 81 % (podatek za leto 2022; OECD in Evropska Komisija, 2024), kar pomeni za 6 odstotnih točk manj kot v Republiki Sloveniji. V istem letu je delež izdatkov gospodinjstev iz žepa v državah EU v povprečju znašal 15 % (OECD in Evropska Komisija, 2024), kar pomeni za 3,2 odstotni točki več kot v Republiki Sloveniji.
Veljavni sistem financiranja javnega zdravstvenega sistema temelji na javnih virih, ti pa na prispevkih za obvezno zdravstveno zavarovanje. Diverzificirati je treba finančne vire in zmanjšati odvisnost zdravstvene blagajne od stanja zaposlenosti v Republiki Sloveniji. S prenosom financiranja nekaterih storitev v breme državnega proračuna ter z zakonsko opredelitvijo obveznosti letnega transferja proračuna v blagajno ZZZS je mogoče vzpostaviti osnovo za večjo diverzifikacijo zagotavljanja virov, manjšo odvisnost virov financiranja od plač in drugih dohodkov, ki tvorijo prispevno osnovo, in s tem za dolgoročno vzdržnost javne zdravstvene blagajne.
Priložnost z vidika razporejanja sredstev prinaša nadaljnja krepitev vloge ZZZS v smislu aktivnega kupca, ki s prenovo modelov plačevanja določa prednostne storitve in obseg plačanih storitev, spodbude za izvajanje celovitih obravnav in stroškovno učinkovito izvajanje storitev brez negativnih posledic na kakovost obravnav. Ključni cilj, h kateremu morata stremeti tako ZZZS kot plačnik zdravstvenih storitev kot MZ kot upravljavec zdravstvenega sistema, je povečevati dostopnost do obravnav na primarni, sekundarni in terciarni ravni, pri čemer je treba slediti finančnim okvirom iz naslova prejemkov zdravstvene blagajne.
1. Vzpostavitev nadaljnje diverzifikacije virov za financiranje pravic iz obveznega zdravstvenega zavarovanja,
2. nadaljnja nadgradnja modelov plačevanja kot ključna aktivnost za izboljšanje dostopnosti do zdravstvenih storitev ter izvajanje celovitih in kakovostnih obravnav na stroškovno učinkovit način,
3. vpeljava pogodbenih modelov z upoštevanjem elementov zagotavljanja kakovosti zdravstvenih storitev oziroma izidov zdravljenja,
4. analize stroškovne učinkovitosti storitev in bolj konsistentna uporaba vrednotenja vseh zdravstvenih tehnologij.
Povezava ukrepov z glavnimi cilji resolucije
Zagotavljanje sredstev za izvajanje pravic iz obveznega zdravstvenega zavarovanja iz več različnih virov omogoča stabilne prihodke v daljšem obdobju, kar je osnova za dolgoročno načrtovanje zmogljivosti zdravstvenega sistema z vidika kadrov, opreme in prostorskih virov, upoštevajoč trenutno in ciljno dostopnost do zdravstvenih storitev (podprto v okviru razporejanja sredstev). Sprotno nadgrajevanje plačilnih modelov ter izvajanje stroškovnih analiz zagotavljata pravično financiranje zdravstvenih storitev, ki temelji na dejanskih stroških posameznih storitev v vseh dejavnostih in za vse generacije. Ustrezni sistemi plačevanja storitev spodbujajo izvajanje celovitih zdravstvenih storitev na strokovno dogovorjeni ravni kakovosti, ki jih zavarovane osebe dejansko potrebujejo. Na tak način se znižuje delež nepotrebnih storitev (waste) in povečuje ogljična nevtralnost. Hiter razvoj zdravstvenih tehnologij (zdravila, medicinski pripomočki, zdravstveni programi in storitve) zahteva prožno odzivanje in uvrščanje zdravstvenih tehnologij v sistem. Nove tehnologije, ki zajemajo tudi nove digitalne rešitve in uporabo UI, morajo zagotoviti boljšo klinično učinkovitost, stroškovno učinkovitost, pa tudi ustrezno organizacijsko umeščanje v sistem in etičnost uporabe. Za vsako novo tehnologijo je ob njeni učinkovitosti treba zagotoviti sredstva in oblikovati ustrezen model financiranja. Razumevanje financiranja ter finančnih spodbud in modelov v zdravstvenem sistemu je pomembno, saj le tako lahko dosežemo cilje dostopnosti in izvajanja kakovostnih in varnih storitev. To terja stalno in jasno komunikacijo med ZZZS in izvajalci zdravstvene dejavnosti, ki v sodelovalnem odnosu prispevajo k modelom plačevanja prek sistematičnega spremljanja stroškov kot podlage za izračun cen zdravstvenih storitev, opredelitvam prednostnih predlogov za povečanje dostopnosti na ravni izvajalca ali nacionalni ravni, prenosom ali prestrukturiranju programov v okviru izvajalca in med izvajalci. Prav tako le s poznavanjem in razumevanjem namenov in prednostnih nalog zdravstvene politike izvajalci zdravstvene dejavnosti v polnem obsegu sledijo pravim ciljem, to so dostopnost, kakovost in varnost zdravstvenih storitev za vse.
4.10.2 ZDRAVSTVENA INFRASTRUKTURA
Kratek opis stanja in priložnosti
Slovenski javni zdravstveni sistem se sooča z resnimi izzivi na področju infrastrukture, ki ogrožajo njegovo dolgoročno vzdržnost, kakovost storitev in dostopnost. Velik del zdravstvene infrastrukture je v nezavidljivem stanju, potreben zamenjave, obnove oziroma celovite sanacije, saj je v veliko primerih energetsko neučinkovit. Starejši bolnišnični objekti in diagnostična oprema (na primer aparati za magnetno resonanco, računalniško tomografijo) pogosto ne ustrezajo sodobnim strokovnim standardom, kar neposredno vpliva na varnost pacientov in zaposlenih ter omejuje zmogljivosti za izvajanje zdravstvenih storitev. Neobstoječa ali nedosledna energetska sanacija pomeni tudi neupravičeno visoke stroške obratovanja, ki zmanjšujejo razpoložljiva sredstva za nove investicije ter ponekod tudi bolj kakovostno zdravstveno obravnavo.
Pomanjkanje sodobnih tehnoloških rešitev in digitalne povezljivosti med objekti in opremo omejuje možnosti za optimizacijo procesov ter učinkovito upravljanje virov.
1. Izgradnja nove zdravstvene infrastrukture v skladu z najsodobnejšimi standardi za zagotavljanje ustreznega delovnega okolja zdravstvenemu osebju in zdravstvenih storitev vsem državljanom Republike Slovenije,
2. investiranje v najsodobnejšo medicinsko infrastrukturo in opremo za zagotavljanje učinkovite zdravstvene obravnave vsem državljanom Republike Slovenije,
3. vzpostavitev nacionalnega investicijskega okvira in prednostnega seznama projektov, centralizirana evidenca infrastrukture,
4. usklajevanje načrtovanja investicij z dolgoročnimi razvojnimi dokumenti (digitalizacija, energetska politika, demografski načrti, varnost, odpornost),
5. sistematično vrednotenje in spremljanje učinkov investicij,
6. spodbujanje digitalne preobrazbe in pametnih rešitev na področju investiranja, energetske učinkovitosti, zmanjševanja ogljičnega odtisa, merjenja učinkovitosti in kakovosti investicij,
7. krepitev varnosti in odpornosti zdravstvene infrastrukture v sodelovanju z drugimi organi (MORS, URSIV …),
8. ukrepi za izboljšanje energetske učinkovitosti zdravstvene infrastrukture in za zagotavljanje ogljične nevtralnosti.
Povezava ukrepov z glavnimi cilji resolucije
Trajnosten in stabilen sistem bo dosežen s prenovo vsaj 70 % kritičnih zdravstvenih objektov v skladu s sodobnimi standardi varnosti, energetske učinkovitosti in opremljenosti. Vzpostavitev mreže helikopterske NMP v Republiki Sloveniji bo zagotovila prožen zdravstveni sistem za učinkovito rabo sodobnih zdravstvenih tehnologij in optimalno umestitev UI ter vzpostavitev centralne evidence vseh elementov zdravstvene infrastrukture in drage medicinske opreme, z nadzorom v realnem času, uporabo sodobnih digitalnih rešitev in uporabo UI. Ogljično nevtralnost zdravstvenega sistema je mogoče zmanjšati z zmanjšanjem skupne porabe energije in virov v zdravstvenih ustanovah z uporabo najnovejših tehnologij, IT rešitev in uporabe UI.
4.11 UČINKOVITO IN STRATEŠKO VODENJE IN UPRAVLJANJE JZZ
Kratek opis stanja in priložnosti
Učinkovito poslovanje in delovanje JZZ je eden od nujnih pogojev za kakovostno obravnavo pacientov. Ob vzporednem uvajanju koncepta aktivnega kupca se predvideva tudi večja odgovornost poslovodstva JZZ. Večjo odgovornost do neke mere dosežemo z večjimi pristojnostmi, za kar pa so potrebne tudi zakonodajne podlage. Ko je vzpostavljen profesionalen in kompetenten upravni odbor, je mogoče direktorju JZZ podeliti polno operativno avtonomijo. To vključuje svobodo pri izvajanju sprejete strategije, upravljanju kadrov, optimizaciji delovnih procesov in alokaciji sredstev znotraj odobrenega proračuna. Ta avtonomija mora biti uravnotežena z močnim sistemom odgovornosti.
Upravljanje v JZZ je velikokrat omejeno s porazdeljeno odgovornostjo in pomanjkanjem strateškega vodenja. Priložnost je v profesionalizaciji oziroma pridobivanju znanj s področja sodobnih metod vodenja in njihove vpeljave v prakso, kar pomeni interdisciplinarnost z združevanjem znanja s področja ekonomije, medicine, prava, etike in informatike. Treba je ustrezno usposobiti tako vodstva JZZ kot tudi predstavnike svetov posameznih JZZ. Vodstva bolnišnic so na nekaterih področjih in tudi pri posameznih operativnih nalogah omejena pri svojem odločanju; značilno je, da niso v ničemer spodbujena k prerazporejanju programov ali dajanju pobud za njihovo prerazporejanje glede na potrebe prebivalstva. Prav tako pa v praksi skoraj ni nobene sankcije, če bolnišnica ne doseže načrtovanega obsega programov in zaradi tega ne doseže zadosti prihodkov. Sankcija v obliki zamenjave direktorja bolnišnice se zgodi šele takrat, ko je poslovanje bolnišnice že zelo slabo in so tudi odnosi med zaposlenimi slabi, tako da takega JZZ nihče več ne želi voditi. Ko se povečuje presežek odhodkov nad prihodki, država intervenira na način, da pokrije izgube oziroma zagotovi sredstva za plačilo zapadlih obveznosti. To je klasična naloga vsakega ustanovitelja. Težava pri JZZ pa je, da se take finančne injekcije pokažejo kot prihodki, torej kot odraz navidezno dobrega poslovanja, namesto da bi se pokazale v obliki povečanega sklada namenskega premoženja (javnofinančni ekvivalent dokapitalizacije), kar bi v nadaljevanju sililo poslovodstvo, da izboljša delovanje JZZ.
1. Vzpostavitev obveznega in rednega usposabljanja za direktorje in druge vodstvene kadre, ki presega samo splošno poznavanje delovanja javnih zavodov v Republiki Sloveniji oziroma je specializirano za vodenje v zdravstvenem sistemu,
2. spodbujanje sodelovanja JZZ z namenom prenosa dobrih praks in splošnega izboljšanja kakovosti zdravstva in povečanja znanja vseh zdravstvenih delavcev,
3. sodelovanje z mednarodnimi institucijami pri izvedbi raziskav in pripravi rešitev na primeru dobrih praks iz tujine ter uvedba primerov dobrih praks iz tujine,
4. enovit IT sistem za spremljanje poslovanja JZZ z namenom preglednosti in poenotenja vodenja in upravljanja,
5. vzpostavitev meril in standardov za ocenjevanje uspešnosti vodenja in upravljanja JZZ.
Povezava ukrepov z glavnimi cilji resolucije
Opolnomočenje vodstev tako JZZ kot tudi ZZZS bo zagotavljalo učinkovitost pri rabi vseh virov in optimizacijo delovnih procesov pri izvajalcih zdravstvene dejavnosti. S tem se bo ob stroškovni učinkovitosti doseglo tudi povečanje produktivnosti vseh zdravstvenih delavcev in opreme, posledično pa bo zagotovljen stabilen zdravstveni sistem z jasno določenimi obveznostmi in odgovornostmi. Izobraževanje ključnega kadra, predvsem vodstvenega, mora slediti učinkoviti rabi sodobnih zdravstvenih tehnologij, premišljeni uporabi digitalnih rešitev in optimalni umestitvi UI. Z zagotavljanjem varnega okolja in krepitvijo odgovornosti zaposlenih in pacientov s primerno in jasno komunikacijo ter izobraževanjem vseh deležnikov se vzpostavlja odgovornost vseh deležnikov v javnem zdravstvenem sistemu. Zakonodajne osnove morajo jasno opredeliti tako obveznosti kot odgovornosti vseh deležnikov, torej tako pacientov kot tudi izvajalcev zdravstvene dejavnosti.
Kratek opis stanja in priložnosti
Kakovost okolja neposredno vpliva na zdravje prebivalcev, zato morata biti ohranjanje in ustvarjanje zdravega, varnega in trajnostnega okolja med temeljnimi prednostnimi nalogami javnih politik. To zahteva načelo »zdravje v vseh politikah«, ki pomeni, da se zdravstveni vidiki sistematično vključujejo v vse sektorske in razvojne politike, od kmetijstva, prometa, energetike, stanovanjske politike do izobraževanja in prostorskega načrtovanja. Samo z usklajenim delovanjem različnih sektorjev lahko zmanjšamo okoljska tveganja in hkrati izboljšamo zdravje prebivalcev.
Zdravstveni sistem se pri varovanju zdravja pred vplivi okolja in podnebnih sprememb opira na ključne nacionalne strateške dokumente, zlasti na Celoviti nacionalni energetski in podnebni načrt Republike Slovenije (NEPN), Resolucijo o Dolgoročni podnebni strategiji Slovenije do leta 2050 (ReDPS50; Uradni list RS, št. 119/21, 44/22 – ZVO-2 in 56/25 – PoZ) in Podnebni zakon (Uradni list RS, št. 56/25). Ti določajo cilje zmanjševanja emisij toplogrednih plinov in prilagajanja na podnebne spremembe ter vzpostavljajo okvir za spremljanje in obvladovanje podnebnih tveganj. Z uresničevanjem teh dokumentov zdravstveni sistem zagotavlja sistematično vključevanje okoljskih in podnebnih vidikov v zdravstveno politiko.
Glavni okoljski dejavniki tveganja v Republiki Sloveniji so onesnažen zrak in voda, prekomeren hrup, onesnaženost tal, ultravijolično sevanje, kemikalije in neustrezno grajeno okolje. Onesnažen zrak pomembno prispeva k boleznim srca, ožilja in dihal, medtem ko je pitna voda večinoma zdravstveno ustrezna, a se občasno pojavljajo mikrobiološka onesnaženja in presežene vrednosti pesticidov. Mikrobiološko onesnaženje lahko pomeni akutno tveganje za gastrointestinalne okužbe, pri dolgotrajni izpostavljenosti nizkim koncentracijam pesticidov in morebitnih drugih kemičnih onesnaževal so mogoče resne zdravstvene posledice (na primer motnje v delovanju endokrinega sistema, neoplazme). Prekomeren hrup povečuje verjetnost za srčno-žilne bolezni in duševne motnje, ultravijolično sevanje pa je glavni dejavnik tveganja za kožnega raka. Tudi dolgotrajna neposredna in posredna izpostavljenost (na primer s pitno vodo, živili, zrakom) kemičnim onesnaževalom v tleh lahko vodi do resnih zdravstvenih posledic (prizadetost različnih organskih sistemov, motnje endokrinega delovanja, neoplazme …).
Javnost vedno bolj skrbijo tudi elektromagnetna polja. SZO je že leta 2011 razvrstila radijske frekvence (RF) v skupino 2B – mogoče rakotvorne za ljudi. To vključuje sevanja, ki jih oddajajo mobilni telefoni, Wi-Fi, bazne postaje in podobno. SZO priporoča upoštevanje smernic Mednarodne komisije za zaščito pred neioniziranim sevanjem (ICNIRP), ki določajo mejne vrednosti izpostavljenosti. Poleg navedenega SZO vodi tudi Mednarodni EMF projekt (The International EMF Project), katerega cilj je oceniti tveganja za zdravje zaradi izpostavljenosti elektromagnetnim poljem, vključno z radijskimi frekvencami, nizkofrekvenčnimi in statičnimi polji. V Republiki Sloveniji že od leta 1996 velja Uredba o elektromagnetnem sevanju v naravnem in življenjskem okolju (Uradni list RS, št. 70/96, 41/04 – ZVO-1 in 44/22 – ZVO-2), ki določa mejne vrednosti za določene vire sevanja. Področje ureja tudi Pravilnik o prvih meritvah in obratovalnem monitoring za vire elektromagnetnega sevanja ter o pogojih za njegovo izvajanje (Uradni list RS, št. 94/14, 98/15 in 44/22 – ZVO-2), ki določa izvajanje obratovalnega monitiringa za nekatere vire sevanja.
Eden največjih izzivov za zdravje so tudi podnebne spremembe, ki povečujejo tveganja za vročinske valove, suše, poplave, požare in širjenje bolezni, ki jih prenašajo vektorji. Najbolj ogrožene so ranljive skupine, kot so otroci, starejši in kronični pacienti. Zdravstveni sistem se sooča s povečanimi obremenitvami zaradi posledic nezdravega okolja in podnebnih sprememb, ob tem pa tudi sam pomembno prispeva k emisijam toplogrednih plinov, zato je nujno njegovo razogljičenje.
Strateški cilj okoljske trajnosti je razogljičenje zdravstvenega sistema. To vključuje zmanjševanje emisij toplogrednih plinov v celotnem življenjskem ciklu delovanja zdravstvenega sistema, zlasti na področju stavb in porabe energije, mobilnosti pacientov, zaposlenih in dobaviteljev ter dobavnih verig in javnih naročil. V skladu z evropskimi smernicami za zeleno javno naročanje in prizadevanji EU za zmanjšanje ogljičnega odtisa zdravstvenega sektorja se bodo ukrepi usmerjali v postopno zmanjševanje emisij in večjo učinkovitost rabe virov.
Priložnosti za izboljšave se kažejo v zmanjševanju onesnaženosti zraka in pitne vode ter prekomernega hrupa, zmanjševanju izpostavljenosti ultravijoličnemu sevanju z ozaveščevalnimi kampanjami, prostorskem načrtovanju, ki spodbuja telesno dejavnost in dostop do zelenih površin, učinkovitejšem prilagajanju na podnebne spremembe, razogljičenju in energetski prenovi zdravstvenih stavb ter vzpostavitvi sistematičnega spremljanja vplivov okolja na zdravje, vključno z biomonitoringom kemikalij in vrednotenjem podnebnih učinkov.
1. Priprava predlogov in izvajanje učinkovitega zakonodajnega okvira, ki bo sistematično vključeval varovanje zdravja v vse podnebne in okoljske politike, določal zavezujoče standarde za kakovost zraka, vode, obvladovanje hrupa in drugih okoljskih tveganj ter spodbujal razogljičenje zdravstvenega sistema s ciljem dolgoročno zmanjšati obolevnost, umrljivost in neenakosti v zdravju prebivalstva,
2. priprava, sprejetje in izvajanje strategije razogljičenja zdravstvenega sistema in strategije vpliva okolja na zdravje ljudi,
3. razvoj smernic za obvladovanje dejavnikov iz okolja, ki imajo vpliv na zdravje in dobro počutje ljudi (kakovost zraka, emisije hrupa in vonja, kakovost pitne vode in podobno), vključno z upoštevanjem prostorskega načrtovanja,
4. spodbujanje ustvarjanja zdravega in trajnostnega življenjskega okolja z ukrepi za zmanjšanje onesnaženega zraka in hrupa, spodbujanje telesne dejavnosti, aktivne mobilnosti in dostopa do zelenih površin in kakovostnega javnega prometa,
5. razvoj in nadgradnja spremljanja in vrednotenja vplivov dejavnikov iz okolja na zdravje prebivalcev (na primer grajeno okolje, hrup, onesnaženost zraka, pitne vode, biomonitoring kemikalij, zelene površine),
6. razvoj sistema spremljanja in vrednotenja vplivov podnebnih sprememb na zdravje ljudi (vročinski valovi, onesnaženje zraka, nalezljive bolezni in podobno),
7. izdelava in redno posodabljanje ocene ogljičnega odtisa zdravstvenega sistema ter vzpostavitev digitalnih sistemov za spremljanje rabe energije, porabe virov in emisij v zdravstvenih ustanovah,
8. vzpostavitev medresorske strokovne delovne skupine za identifikacijo in posodabljanje ključnih okoljskih in podnebnih tveganj za zdravje, usklajevanje prednostnih nalog in ukrepov med resorji (zdravje, okolje, podnebje, kmetijstvo, prostor, energija in prometa) ter pripravo kazalnikov in uporabo digitalnih sistemov in poročil za spremljanje vplivov okolja in podnebnih sprememb na zdravje ter pripravo periodičnih poročil in predlogov izboljšav (ministrstva v sodelovanju s strokovnimi institucijami – NIJZ, ARSO in podobno),
9. ozaveščanje in izobraževanje prebivalcev o znanstvenih dejstvih in zaščiti pred okoljskimi tveganji (elektromagnetno sevanje, ultravijolično sevanje, vročinski valovi, onesnažen zrak, prekomeren hrup, onesnaženost tal in podobno) in spodbujanje trajnostnih vedenj.
Povezava ukrepov z glavnimi cilji resolucije
Zmanjševanje okoljskih tveganj, kot so onesnažen zrak, hrup in podnebne grožnje, ter postopno razogljičenje zdravstvenega sistema krepita dolgoročno odpornost. S tem se lahko zmanjšajo pritiski na zdravstvene storitve, zagotavlja stabilnejše delovanje sistema in povečuje njegova sposobnost odzivanja na prihodnje krizne razmere. Ustvarjanje zdravega in varnega življenjskega okolja z dostopnimi zelenimi površinami, varnimi pešpotmi, kakovostno pitno vodo in zmanjšano izpostavljenostjo onesnaževalom izboljšuje pogoje za zdravje in dobro počutje prebivalcev vseh starosti, od otrok do starejših. S tem se zmanjšujejo neenakosti v zdravju in spodbuja aktivno staranje. Razvoj sistema za spremljanje vplivov okolja na zdravje ter uporaba digitalnih modelov in napovedi okoljskih tveganj omogočata pravočasno ukrepanje, ciljno načrtovanje in učinkovito razporeditev virov. To podpira digitalno preobrazbo in prispeva k prožnejšemu in podatkovno bolj podprtemu odločanju. Izvajanje preventivnih in ozaveščevalnih kampanj o zaščiti pred okoljskimi tveganji (na primer ultravijolično sevanje, vročinski valovi, elektromagnetna sevanja, onesnažen zrak, prekomeren hrup) krepi zaupanje prebivalcev in njihovo pripravljenost za aktivno sodelovanje pri varovanju zdravja. S tem se spodbujata soodgovornost in boljše sodelovanje med različnimi sektorji, skupnostjo in posamezniki. Ukrepanje na področju energetske učinkovitosti, zmanjševanja emisij toplogrednih plinov in trajnostnega upravljanja virov vodi k postopnemu razogličenju zdravstvenega sistema. To neposredno prispeva k cilju doseganja ogljične nevtralnosti in blaženju vplivov podnebnih sprememb.
4.13 VKLJUČEVANJE JAVNOSTI IN ODPRTA KOMUNIKACIJA
Kratek opis stanja in priložnosti
Zdravstveni sistem Republike Slovenije je kompleksen in dinamičen. Njegova učinkovitost temelji na usklajenem delovanju številnih deležnikov: zdravstvenih delavcev in zdravstvenih sodelavcev, pacientov, odločevalcev, medijev ter strokovne in splošne javnosti. V središču tega sistema je (zdravstveno) komuniciranje, ki deluje kot ključni steber za prenos, razumevanje in uporabo informacij, neposredno povezanih z zdravjem posameznikov in družbe. Komuniciranje presega le pošiljanje informacij – je strateška funkcija, saj strukturira odnose med uporabniki in izvajalci zdravstvene dejavnosti, omogoča učinkovito delovanje zdravstvenih timov, vpliva na organizacijske strukture izvajalcev zdravstvene dejavnosti ter zagotavlja obveščanje javnosti prek tradicionalnih in digitalnih medijev. V dobi digitalne preobrazbe vključuje uporabo naprednih tehnologij, kot so telemedicina, digitalne platforme in UI, ki omogočajo hitrejše, dostopnejše in personalizirane informacije. Pri komuniciranju je treba posebno pozornost nameniti dostopnosti do informacij v uporabniku prilagojeni obliki.
Komuniciranje v zdravstvu se mora razvijati kot celovit, na podatkih sloneč proces, ki izhaja iz potreb različnih deležnikov, se osredotoča na uporabnika zdravstvenih storitev, kar krepi celovitost zdravstvene obravnave in gradi zaupanje v zdravstveni sistem.
Komunikacijske procese v zdravstvu lahko obravnavamo na dveh ravneh, ki se deloma prekrivata s teoretsko uveljavljeno delitvijo zdravstvenega in strateškega komuniciranja:
– komunikacija znotraj zdravstvenega sistema vključuje interdisciplinarno komuniciranje med izvajalci zdravstvene dejavnosti ter komuniciranje med izvajalci in uporabniki sistema (na primer odnos zdravnik – pacient). To področje spada v okvir zdravstvenega komuniciranja, katerega smoter je izboljševanje zdravja in krepitev zdravstvene pismenosti;
– strateško komuniciranje izvajalcev zdravstvene dejavnosti z okoljem je usmerjeno k medijem, odločevalcem, partnerjem in širši javnosti. Povezano je z odnosi z javnostmi, komunikacijskim menedžmentom in kriznim komuniciranjem, njegov cilj pa je učinkovito uresničevanje poslanstva izvajalcev zdravstvene dejavnosti.
Interdisciplinarna komunikacija je ključna za učinkovitost in varnost, saj omogoča nemoteno, hitro in natančno izmenjavo vseh potrebnih informacij za varno in kakovostno zdravstveno obravnavo pacienta. Pri tem so in bodo v pomoč različna digitalna orodja in rešitve (PPOP, CRPP, eKarton, eTTL, C-PACS …). Pretok informacij mora biti neodvisen od hierarhičnosti sistema in mora temeljiti na kulturi transparentnosti.
Zdravstveni delavci in zdravstveni sodelavci morajo z uporabniki v zdravstvu komunicirati jasno, preprosto in natančno, jezik morajo prilagoditi uporabnikom. Komunikacija mora biti tudi odprta in iskrena, vključevati mora pošteno obveščanje o stanju, možnostih, tveganjih in napakah, če do njih pride. Osredotočena mora biti na pacienta oziroma njegovega skrbnika, ki mora postati aktiven udeleženec v svoji zdravstveni obravnavi, in ne le prejemnik navodil. Pri tem je treba upoštevati stopnjo zdravstvene pismenosti.
Socialna participacija pri komuniciranju v zdravstvu krepi zaupanje javnosti, izboljšuje razumljivost in sprejemanje zdravstvenih sporočil ter prispeva k bolj vključujočemu, odzivnemu in učinkovitemu zdravstvenemu sistemu.
Takšna ureditev bo prispevala h krepitvi zaupanja in omogočila informirano odločanje vseh deležnikov v zdravstvenem sistemu. Za ustrezno podajanje komunikacijskih sporočil so potrebne komunikacijske kompetence vseh zdravstvenih delavcev in zdravstvenih sodelavcev, ki jih je treba nenehno nadgrajevati s sistematičnim usposabljanjem. To bo doseženo z institucionalno umeščenostjo komuniciranja v zdravstveni sistem, usposabljanjem kadrov, dolgoročno razvojno vizijo in rednim vrednotenjem učinkov komuniciranja.
Poleg tega mora biti za večjo odpornost družbe vzpostavljen sistem za upravljanje infodemije, ki javnost vzpodbuja k prepoznavanju dezinformacij prek preventivnega razkrivanja napačnih informacij, spremljanja odzivov v družbi, igrifikacije in triaže signalov – v sodelovanju z mediji in drugimi ključnimi deležniki.
Z vzpostavitvijo usklajenega in odzivnega sistema kriznega komuniciranja v primeru groženj zdravju ter stalno strokovno službo oziroma koordinacijsko skupino za upravljanje kriznega komuniciranja se bo izboljšala odzivnost v kriznih razmerah.
Cilj resolucije je vzpostavitev zdravstvenega komuniciranja kot samostojnega, profesionaliziranega in strateško vodenega stebra zdravstvenega sistema Republike Slovenije.
Povezava ukrepov z glavnimi cilji resolucije
Vlaganje v kakovostno, sistematično in na raziskavah temelječe komuniciranje je eden ključnih temeljev odpornega zdravstvenega sistema, saj omogoča prilagodljivost na spreminjajoče se zdravstvene izzive, krepi zaupanje in spodbuja opolnomočenje pacientov. Zdravstveno komuniciranje prispeva h krepitvi zaupanja javnosti – z etičnim, jasnim in verodostojnim sporočanjem informacij, kar preprečuje dezinformacije tudi v kriznih razmerah. Učinkovito krizno komuniciranje, ki sloni na integriranju, usklajenem ukrepanju po vnaprej določenih operativnih komunikacijskih načrtih in protokolih odzivanja, ključno prispeva k odpornosti sistema. Zdravstveni sistem deluje kot celota, v kateri so elementi medsebojno povezani in usklajeni, odzivi pa nastajajo s sodelovanjem posameznikov, organizacij in družbe, vključno z aktivno vlogo pacientov in njihovih združenj. Komuniciranje je temelj sodelovanja med različnimi sektorji in vključevanja skupnosti. S prilagajanjem komuniciranja glede na demografske značilnosti različnih skupin izboljšujemo njihov dostop do informacij, kar jim omogoča sprejemanje informiranih odločitev o lastnem zdravju. Z dviganjem ozaveščanja in opolnomočenja, da je aktivna skrb za zdravje odgovornost posameznika, gradimo bolj zdravo in vključujočo družbo. Komunikacijska odličnost temelji na vključevanju v vodstvene procese, podatkovno podprtem odločanju in visoki medosebni občutljivosti. S tem se pacient postavlja v središče zdravstvenega sistema ter se prispeva k prijaznemu odnosu, odprtemu dialogu in informiranemu odločanju. V zdravstvenem komuniciranju to pomeni krepitev komunikacijskih veščin zaposlenih, zbiranje in obdelavo informacij, ki preprečujejo neželene izide in izboljšujejo odločanje. Pacienti morajo prek različnih komunikacijskih kanalov dostopati do informacij za življenjsko pomembne odločitve. Do ciljev, kot so opolnomočenje pacientov za sodelovanje v preventivnih zdravstvenih programih ali zgodnje odkrivanje bolezni, vodijo različne poti – od zdravnikovega nasveta do javnih komunikacijskih kampanj.
5. SEZNAM KRATIC
ARSO – Agencija Republike Slovenije za okolje
BDP – bruto domači proizvod
C-PACS – centralni sistem za shranjevanje slikovnega radiološkega materiala
CRPP – Centralni register podatkov o pacientu
DORA – državni presejalni program za raka dojk
ECDC – Evropski center za preprečevanje in obvladovanje bolezni (v angleščini: European Centre for Disease Prevention and Control)
EEA – Evropska agencija za okolje (v angleščini: European Environment Agency)
EHDS – evropski zdravstveni podatkovni prostor (v angleščini: European Health Data Space)
EHIS – Nacionalna raziskava o zdravju in zdravstvenem varstvu (v angleščini: European Health Interview Survey)
EGP – Evropski gospodarski prostor
eRCO – Elektronski register cepljenih oseb in neželenih učinkov po cepljenju
EU – Evropska unija
EU27 – povprečje za statistično skupino 27 držav članic EU
EU28 – povprečje za statistično skupino 28 držav, ki so bile članice EU
eTTL – elektronski temperaturno terapijski list
HBSC – raziskava Z zdravjem povezano vedenje v šolskem obdobju (v angleščini: Health Behaviour in School-aged Children)
HERA – Humanistika v evropskem raziskovalnem prostoru (v angleščini: Hummanities in the European research Area). Je mreža evropskih organizacij, ki ima za cilj ustvarjati nove priložnosti za inovativne, transnacionalne raziskave na področju humanistike.
IT – informacijska tehnologija
ITM – indeks telesne mase
JAKZ – Javna agencija Republike Slovenije za kakovost v zdravstvu
JAZMP – Javna agencija za zdravila in medicinske pripomočke
JZZ – javni zdravstveni zavod
MORS – Ministrstvo za obrambo
MVI – Ministrstvo za vzgojo in izobraževanje
MZ – Ministrstvo za zdravje Republike Slovenije
NIJZ – Nacionalni inštitut za javno zdravje
NLZOH – Nacionalni laboratorij za zdravje, okolje in hrano
NMP – nujna medicinska pomoč
OECD – Organizacija za gospodarsko sodelovanje in razvoj
OECD31 – povprečje za statistično skupino 31 držav članic OECD
OECD38 – povprečje za statistčno skupino 38 držav članic OECD
PPOP – povzetek podatkov o pacientu
resolucija – Resolucija o nacionalnem planu zdravstvenega varstva 2026–2035 »Z odgovornostjo in sodelovanjem do boljših izidov zdravljenja«
SVIT – državni program presejanja in zgodnjega odkrivanja predrakavih sprememb in raka na debelem črevesu in danki
SZO – Svetovna zdravstvena organizacija (v angleščini: World Health Organization)
UI – umetna inteligenca
UKC – Univerzitetni klinični center
URI – Univerzitetni rehabilitacijski center
URSIV – Urad vlade za informacijsko varnost
ZORA – državni program zgodnjega odkrivanja predrakavih sprememb materničnega vratu
ZPZR-2 – model zgodnje poklicne in zaposlitvene rehabilitacije v procesu vračanja na delo z vidika zdravja
ZZZS – Zavod za zdravstveno zavarovanje Slovenije
6. VIRI IN LITERATURA
ARSO, 2025. Kazalci okolja – kakovost pitne vode. Dostopno na: https://kazalci.arso.gov.si/sl/content/kakovost-pitne-vode-7?tid=16.
ARSO, 2024. Kakovost zraka v Sloveniji v letu 2023. Dostopno na: https://www.arso.gov.si/zrak/kakovost%20zraka/poro%c4%8dila%20in%20publikacije/porocilo_2023-FINAL.pdf.
Braithwaite, J., Pichumani, A., in Crowley, P., 2023. Tackling climate change: the pivotal role of clinicians. BMJ (Clinical Research Ed.), 382. Dostopno na: https://doi.org/10.1136/BMJ-2023-076963.
EEA, 2024. Harm to human health from air pollution in Europe: burden of disease status, 2024.
European Health Information Portal. European Health Interview Survey (EHIS). Dostopno na: https://www.healthinformationportal.eu/health-information-sources/european-health-interview-survey-0 (healthinformationportal.eu.
Charkiewicz, A. E., Omeljaniuk, W. J., Garley, M., Nikliński, J. Mercury Exposure and Health Effects (2025) What Do We Really Know? Int J Mol Sci. 2025 Mar 5;26(5):2326. doi: 10.3390/ijms26052326. PMID: 40076945; PMCID: PMC11899758. Dostopno na: https://pubmed.ncbi.nlm.nih.gov/40076945/.
European Environmental Agency. Environmental noise in Europe, 2025. EEA Report 05/2025. Dostopno na: https://www.eea.europa.eu/en/analysis/publications/environmental-noise-in-europe-2025.
EuroHealthNet & Centre for Health Equity Analytics, 2025. Social inequalities in health in the EU: Are countries closing the health gap? Brussels. Dostopno na: https://eurohealthnet.eu/wp-content/uploads/publications/2025/2509_social-inequalities-in-the-eu_technical-report.pdf.
Eurostat, 2025. Eurostat database. Dostopno na: https://ec.europa.eu/eurostat/data/database.
Eurostat, 2025: Healthy life years statistics – Statistics Explained – Eurostat.
Evropska komisija. Uredba o evropskem zdravstvenem podatkovnem prostoru (EHDS). Dostopno na: https://health.ec.europa.eu/ehealth-digital-health-and-care/european-health-data-space-regulation-ehds_sl.
HBSC Study Group, 2022. Countries Data – HBSC: Health Behaviour in School-Aged Children. Dostopno na: https://data-browser.hbsc.org/country-data-landing/countries-data/?utm_source=chatgpt.com.
Intergovernmental Panel on Climate Change (IPCC), 2023. Climate Change 2022 – Impacts, Adaptation and Vulnerability Working Group II Contribution to the Sixth Assessment Report of the Intergovernmental Panel on Climate Change. In Climate Change 2022 – Impacts, Adaptation and Vulnerability. Cambridge University Press. Dostopno na: https://doi.org/10.1017/9781009325844.
MZ, 2019. Državna strategija »eno zdravje« za obvladovanje mikrobne odpornosti (2019 – 2024) Dostopno na: https://www.gov.si/novice/nov-vlada-sprejela-drzavno-strategijo-eno-zdravje-za-obvladovanje-odpornosti-mikrobov-2019-2024-z-akcijskim-nacrtom-za-obdobje-2019-2021/
MZ, 2022. Slovenija – e-zdravje za bolj zdravo družbo, REFORM/SC2021/061. Dostopno na: https://www.gov.si/assets/ministrstva/MZ/DOKUMENTI/staro/Slovenija-E-zdravje-za-bolj-zdravo-druzbo-v2.pdf.
NIJZ. Humani biomonitoring. Dostopno na: https://nijz.si/moje-okolje/humani-biomonitoring/.
NIJZ, 2021. Neenakosti v zdravju: Izziv prihodnosti v medsektorskem povezovanju. Dostopno na: https://nijz.si/wp-content/uploads/2022/07/neenakosti_e_verzija.pdf.
NIJZ, 2024. Ocena ranljivosti in tveganja za zdravje zaradi podnebnih sprememb po podnebnih regijah v Sloveniji. Dostopno na: https://nijz.si/moje-okolje/podnebne-spremembe.
NIJZ, 2022. Zdravstveni statistični letopis Slovenije, 2022. Dostopno na: https://nijz.si/publikacije/zdravstveni-statisticni-letopis-2022/.
NIJZ, 2024. Zdravstveni statistični letopis Slovenije 2023. Dostopno na: https://nijz.si/publikacije/zdravstveni-statisticni-letopis-2023/.
NIJZ, 2023. Z zdravjem povezana vedenja v šolskem obdobju med mladostniki v Sloveniji (Izsledki mednarodne raziskave Health Behaviour in School-aged Children (HBSC), 2022). Dostopno na: https://nijz.si/publikacije/z-zdravjem-povezana-vedenja-v-solskem-obdobju-med-mladostniki-v-sloveniji-izsledki-mednarodne-raziskave-hbsc-2022/?utm_source=chatgpt.com.
NIJZ, 2025. Svinec in njegov vpliv na zdravje. Dostopno na: https://www.sanacija-svinec.si/o-svincu/svinec-in-njegov-vpliv-na-zdravje/.
NIJZ, 2025. Nacionalna raziskava o alkoholu, tobaku in drugih drogah. Dostopno na: https://nijz.si/wp-content/uploads/2025/11/Publikacija_Nekemicne_zasvojenosti_v_Sloveniji_2025.pdf
NLZOH, 2023. Zbirka podatkov o sistemih za oskrbo s pitno vodo in o skladnosti pitne vode 2023. Dostopno na: https://mpv.si/rezultati.
OECD, 2023. Health at a glance 2023: OECD indicators. Dostopno na: https://doi.org/10.1787/4dd50c09-en.
OECD in Evropska Komisija, 2024. Health at a Glance: Europe 2024: State of Health in the EU Cycle. Dostopno na: https://doi.org/10.1787/b3704e14-en.
Onkološki inštitut Ljubljana, 2025. Onkološki inštitut Ljubljana, Register raka Republike Slovenije. Registrski podatki za leto 2021. Dostopno na: https://www.slora.si.
Perčič, S., Bitenc, K., Pohar, M., Uršič, A., Cegnar, T., in Hojs, A., 2024. Assessing heatwave-related deaths among older adults by diagnosis and urban/rural areas from 1999 to 2020 in Slovenia. Climate, 12(9), 148.
Pančur, E., 2020. Vpliv apnjenja tal na vsebnost kadmija v užitnih delih izbranih vrtnin [magistrsko delo, E. Pančur]. Repozitorij Univerze v Ljubljani. Dostopno na: https://repozitorij.uni-lj.si/IzpisGradiva.php?lang=slv&id=119808.
Ray, E. B., in Donohew, L. (Eds.), 1990. Communication and health: Systems and applications. Lawrence Erlbaum Associates. Dostopno na: https://doi.org/10.4324/9780203812280.
Statistični urad Republike Slovenije, 2025. Izdatki in viri financiranja zdravstvenega varstva, 2023. Dostopno na: https://www.stat.si/StatWeb/news/Index/13632.
Tench, R., Verčič, D., Zerfass, A., Moreno, A., in Verhoeven, P., 2023. Komunikacijska odličnost: Kako razvijati, upravljati in voditi izjemno komuniciranje. (Prev. P. Kofol.) Fakulteta za družbene vede; Slovensko društvo za odnose z javnostmi.
Verčič, D., Kropivnik, S., Vrdelja, M., Polajžer, A., Duratović Konjević, A., in Terseglav, S., 2025. Komuniciranje v zdravstvu v Sloveniji skozi prizmo ključnih deležnikov – raziskovalno poročilo. NIJZ. Dostopno na: https://nijz.si/publikacije/komuniciranje-v-zdravstvu-v-sloveniji-skozi-prizmo-kljucnih-deleznikov/.
Vrščaj, B., in Lesjak, J., 2018. Onesnaženost tal – skrita nevarnost. Plakat ob svetovnem dnevu tal. Slovensko partnerstvo za tla, Kmetijski inštitut Slovenije, Republika Slovenija, Ministrstvo za okolje in prostor, FAO, World Soil Day. Dostopno na: https://www.google.com/url?sa=t&source=web&rct=j&opi=89978449&url=https://www.gov.si/assets/ministrstva/MOP/Dokumenti/Tla/Slovensko-partnerstvo-za-tla/plakat_onesnazenost_tal_2018.pdf&ved=2ahUKEwjYj76ahLWQAxX0A9sEHaL7HXIQFnoECB8QAQ&usg=AOvVaw2LCS8lI7dYRJkeXc9-BygA.
Watts, N., Amann, M., Arnell, N., Ayeb-Karlsson, S., Belesova, K., Berry, H., in drugi, 2018. The 2018 report of the Lancet Countdown on health and climate change: Shaping the health of nations for centuries to come. Dostopno na: https://doi.org/10.1016/S0140-6736(18)32594-7.
World Health Organization, 2025. Chemical safety. Geneva: World Health Organization. Dostopno na: https://www.who.int/health-topics/chemical-safety#tab=tab_2.
World Health Organization, 2018. Environmental noise guidelines for the European Region. Dostopno na: https://www.who.int/publications/i/item/9789289053563.
World Health Organization, 2019. Preventing disease through healthy environments: A global assessment of the burden of disease from environmental risks (Updated 2016 data tables). Dostopno na: https://www.who.int/publications/i/item/9789241565196.
World Health Organization, 2015. WHO calls for urgent action to protect health from climate change – Sign the call. Dostopno na: https://www.who.int/.
ZZZS, 2025. Letno poročilo ZZZS 2024. Dostopno na: https://www.zzzs.si/fileadmin/user_upload/slike/o_zzzs/letno_porocilo_zzzs_2024.pdf
Št. 500-01/25-94/12
Ljubljana, dne 11. februarja 2026
EPA 2683-IX
mag. Urška Klakočar Zupančič
